
전신홍반루푸스 (Systemic Lupus Erythematosus)
전신홍반루푸스(SLE)는 자가면역질환으로, 면역계가 자신의 조직과 장기를 공격하여 피부, 관절, 신장, 혈액, 신경계 등에 만성 염증을 일으키는 전신 질환입니다.
피부 발진, 관절염, 단백뇨, 구강 궤양 등 다양한 증상이 전신에 나타나며, 재발과 호전을 반복하는 특징이 있습니다.
| 전신홍반루푸스 (Systemic Lupus Erythematosus) |
| ✅ 자가항체에 의해 신체 여러 기관이 반복적으로 공격받으며 염증과 조직 손상이 발생합니다. |
| 🔍 2023 EULAR/ACR 진단 기준: ANA 양성을 전제로 하여, 임상 및 면역학적 항목의 총점이 10점 이상일 경우 SLE로 진단합니다. |
전신홍반루푸스 (Systemic Lupus Erythematosus, SLE)는 루푸스의 가장 흔한 아형입니다.
SLE 이외에도 루푸스의 아형에는 피부루푸스 (Cutaneous Lupus), 약물 유발 루푸스 (Drug-induced Lupus), 신생아 루푸스 (Neonatal Lupus) , 잠복 루푸스 (Latent Lupus) 등이 있습니다.
원인
유전적 소인과 환경 요인이 복합적으로 작용하며, 호르몬과 약물도 일부 관여합니다.
| 주요 원인 |
| 🔴 유전적 감수성 |
| HLA-DR2, DR3 등의 유전형을 가진 사람에서 SLE 발병률이 높습니다. |
| 🔴 호르몬 (Estrogen) |
| 가임기 여성에서 발병률이 높은 것으로 보아 에스트로겐이 면역 반응을 강화합니다. |
| 🔴 자외선(UV) 노출 |
| UV는 피부 세포 손상을 유도하고, 항원 노출을 증가시켜 면역 반응을 자극합니다. |
| 🔴 약물 유발 SLE |
| Hydralazine, Procainamide, Isoniazid 등이 루푸스 유사 증상을 유발할 수 있습니다. |
임상양상
SLE는 다양한 장기에 염증을 유발하며, 증상은 경증부터 중증까지 다양합니다.
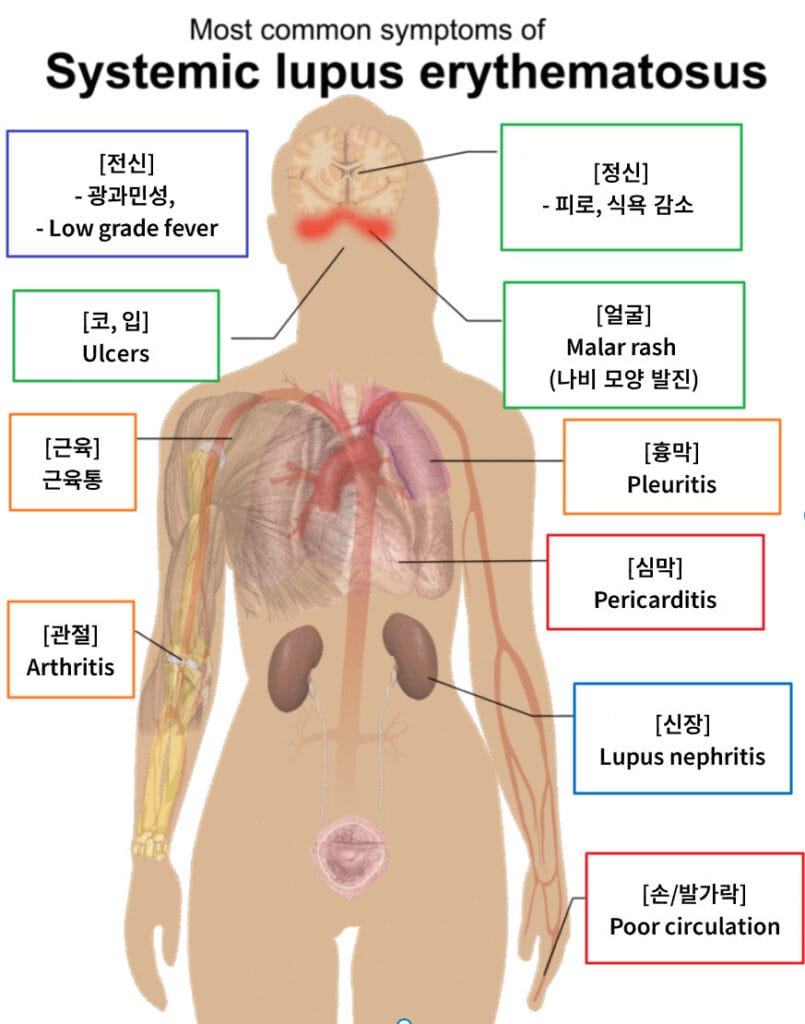
나비모양 발진, 관절통, 단백뇨, 구강 궤양, 광과민 반응 등 전신 증상이 특징입니다.
| 증상 및 징후 |
| 🟨 나비 모양 발진(Malar rash) |
| 양쪽 뺨과 코를 따라 대칭적으로 생기며, 광선 노출 후 악화됩니다. |
| 🟨 관절통 및 관절염 |
| 비파괴성 관절염이 흔하며, 주로 손, 손목 등의 작은 관절을 침범합니다. |
| 🟨 단백뇨 및 부종 |
| 신장 침범 시 단백뇨가 발생하며, 부종이 동반될 수 있습니다. |
| 🟨 구강 궤양 |
| 통증이 없는 궤양이 구강이나 비강 점막에 나타납니다. |
| 🟨 광과민성(Photosensitivity) |
| 햇빛 노출 시 피부 발진이 쉽게 유발됩니다. |
| 🟨 혈액세포 감소 |
| 용혈성 빈혈, 백혈구 감소증, 혈소판 감소증 등이 나타납니다. |
| 🟨 신경정신 증상 |
| 경련, 인지 저하, 정신병, 두통 등 다양한 증상이 나타날 수 있습니다. |

진단
자가항체 검사와 장기 침범 여부를 종합적으로 평가하여 진단합니다.
| 진단 방법 |
| 🔵 항핵항체(ANA) 검사 |
| 민감도가 높아 SLE 의심 시 1차 검사로 시행되며 대부분 양성입니다. |
| 🔵 항-dsDNA, 항-Sm 항체 |
| SLE에 특이적인 자가항체로, 질병 활성도 및 진단에 유용합니다. |
| 🔵 보체(C3, C4) 수치 |
| 질병 활성도가 높을수록 보체가 소모되어 수치가 감소합니다. |
| 🔵 소변 검사 |
| 단백뇨, 혈뇨 확인을 통해 루푸스 신염 여부를 평가합니다. |
| 🔵 신장 조직검사 |
| ISN/RPS 분류 기준에 따라 루푸스 신염의 병리 등급을 결정하고 치료를 조정합니다. |
치료
질병의 활성도와 침범 장기에 따라 치료제를 선택하며, 대부분의 환자에게 Hydroxychloroquine을 기본으로 사용합니다.
대한류마티스학회 가이드라인에 따라 가능한 모든 환자에게 HCQ를 권장하고, 필요 시 스테로이드와 면역억제제, 생물학적 제제를 병합합니다.
경증 질환 (피부, 관절)
| 치료 전략 |
| 💊 하이드록시클로로퀸 (Hydroxychloroquine) |
| 기본 유지 치료제로, 모든 환자에서 사용 권장됩니다. 피부 및 관절 증상 개선, 재발 방지, 생존율 향상에 기여합니다. |
| 💊 NSAIDs (비스테로이드성 소염제) |
| 관절통이나 근육통 조절에 단기간 사용합니다. |
중등도 질환 (조직 손상 가능성 있음)
| 치료 전략 |
| 💊 글루코코르티코이드 (Prednisolone 등) |
| 중등도 질환에 단기 고용량 사용 후 서서히 감량합니다. |
| 💊 면역억제제 (Azathioprine, Methotrexate 등) |
| 스테로이드 감량 및 장기 손상 예방을 위해 병용합니다. |
중증 질환 (신장, 중추신경계 침범)
| 치료 전략 |
| 💊 고용량 스테로이드 Pulse 치료 |
| Methylprednisolone을 정맥으로 단기간 고용량 투여합니다. |
| 💊 면역억제제 (Mycophenolate mofetil, Cyclophosphamide 등) |
| 신염 또는 중추신경계 침범 시 강력한 면역억제가 필요합니다. |
| 💊 생물학적 제제 (Belimumab, Rituximab) |
| 기존 치료에 반응하지 않거나 중증 재발 시 사용합니다. |
예후
조기 진단과 치료 시 생존율이 높지만, 신장 및 신경계 침범은 예후를 악화시킵니다.
| 예후 |
| 🟦 경증 환자에서는 장기 손상 없이 관리되는 경우가 많습니다. |
| 🟦 신장이나 뇌 침범이 있으면 사망률 및 합병증 위험이 증가합니다. |
생활 관리
자가관리는 재발 방지와 예후 향상에 중요하며, 생활습관과 약물 복용이 핵심입니다.
| 생활 관리 수칙 |
| 🟧 햇빛 차단 |
| 광과민 반응 예방을 위해 자외선 차단제를 사용하고 노출을 피합니다. |
| 🟧 정기적인 안과 검진 |
| HCQ 복용자는 망막병증 예방을 위해 최소 6~12개월마다 검사합니다. |
| 🟧 금연 |
| 흡연은 질환 악화와 심혈관 질환 위험을 높이므로 반드시 중단해야 합니다. |
| 🟧 약물 복용 순응도 유지 |
| 약물 중단 시 재발 위험이 증가하므로 반드시 처방대로 복용합니다. |

