
Table of Contents
미숙아 망막병증 (Retinopathy of Prematurity)
미숙아 망막병증(ROP, Retinopathy of Prematurity)은 미숙아의 불완전한 망막 혈관 형성으로 인해 비정상적인 혈관 증식이 발생하고, 그로 인해 출혈, 망막박리, 시력 손실로 이어질 수 있는 질환입니다.
미숙아에서 망막 혈관이 미성숙한 상태로 출생하면서 비정상적인 신생혈관이 자라나고, 출혈이나 망막박리로 시력 손상을 유발할 수 있습니다.
| 미숙아 망막병증 (Retinopathy of Prematurity) |
| 🟦 망막 혈관이 끝까지 도달하지 못한 상태에서 고농도 산소 등으로 VEGF 변화가 생기며, 비정상적인 혈관이 자라납니다. |
VEGF가 망막 질환을 유발하는 이유
VEGF는 정상적으로는 혈관 생성을 도와주는 물질이지만, 미숙아에서는 그 작용이 왜곡되어 망막 질환을 유발할 수 있습니다.
| VEGF 작용의 병태생리적 순서 |
| 1️⃣ 미숙아의 망막은 아직 혈관이 끝까지 도달하지 못한 상태입니다 |
| 정상적으로는 출생 전까지 망막 주변부까지 혈관이 자라야 하지만, 조산으로 인해 혈관 성장이 중단된 상태로 태어납니다. |
| 2️⃣ 출생 후 고농도 산소를 투여하면 VEGF 생성이 억제됩니다 |
| 과도한 산소는 망막이 “산소가 충분하다”고 인식하게 만들어 VEGF 분비를 줄이고, 혈관 성장을 멈추게 합니다. |
| 3️⃣ 이후 저산소 상태가 생기면 VEGF가 급증합니다 |
| 산소 치료 중단 후 혈류가 부족한 말초 망막은 심한 저산소 상태가 되며, VEGF가 비정상적으로 많이 분비됩니다. |
| 4️⃣ VEGF는 비정상적인 신생혈관을 무질서하게 자라게 만듭니다 |
| 급격히 증가한 VEGF는 약하고 불안정한 혈관들을 유리체 방향으로 자라게 하며, 이 혈관들은 잘 터지고 출혈과 섬유화를 유발합니다. |
| 5️⃣ 결국 망막박리와 실명 위험까지 이어집니다 |
| 섬유화 조직이 망막을 견인하여 찢거나 분리시키면, 시각세포가 손상되어 영구적인 시력 장애나 실명이 발생할 수 있습니다. |
원인
ROP는 미숙으로 인해 망막 혈관 형성이 중단된 상태에서 출생하면서 외부 자극(산소 등)에 의해 비정상 혈관이 증식되면서 발생합니다.
| 주요 원인 |
| 🔴 미숙아(Prematurity) |
| 임신 32주 미만 출생 시 망막 혈관이 완전히 발달하지 않은 상태입니다. |
| 🔴 과도한 산소 투여(Hyperoxia) |
| 고농도 산소는 혈관 성장 억제 후 저산소성 환경에서 VEGF 증가를 유도하여 비정상적 신생혈관이 자라게 합니다. |
| 🔴 출생 시 저체중(LBW, <1500g) |
| 낮은 체중일수록 망막 발달이 더 미숙하여 ROP 발생 위험이 높습니다. |
임상양상
초기에는 증상이 거의 없고, 망막 검진으로만 확인됩니다. 진행되면 출혈, 섬유증, 망막박리 등이 나타납니다.
초기에는 무증상이지만, 말기에는 백색 동공, 사시, 시력 저하로 나타날 수 있습니다.
| 증상 및 징후 |
| 🟨 초기 무증상 |
| 출생 후 수 주간 외형상 이상 없이 진행되므로 안저검사가 필수입니다. |
| 🟨 백색 동공(Leukocoria) |
| 망막 섬유화 및 박리로 인해 동공이 흰색으로 보일 수 있습니다. |
| 🟨 사시(Strabismus), 안구 진탕(Nystagmus) |
| 시력 저하 및 시신경 기능 이상에 따른 2차 증상입니다. |
진단
정기적인 산전 위험군 스크리닝 및 안저검사를 통해 조기에 발견합니다. 출생 후 4-6 주에 첫 안저 검사를 꼭 시행해야 합니다.
| 진단 방법 |
| 🔵 망막 안저검사(indirect ophthalmoscopy) |
| 산과력에 따라 생후 4주 무렵부터 꼭 시행합니다. 망막 혈관 성장 상태 및 이상 유무를 관찰합니다. |
| 🔵 RetCam 촬영 |
| 디지털 안저 사진기로 상태를 기록하고 진행 여부를 추적합니다. |
진단기준
국제 ROP 분류(International Classification of ROP, ICROP)에 따라 위치(zone), 진행단계(stage), 출혈 여부(plus disease)로 분류합니다.

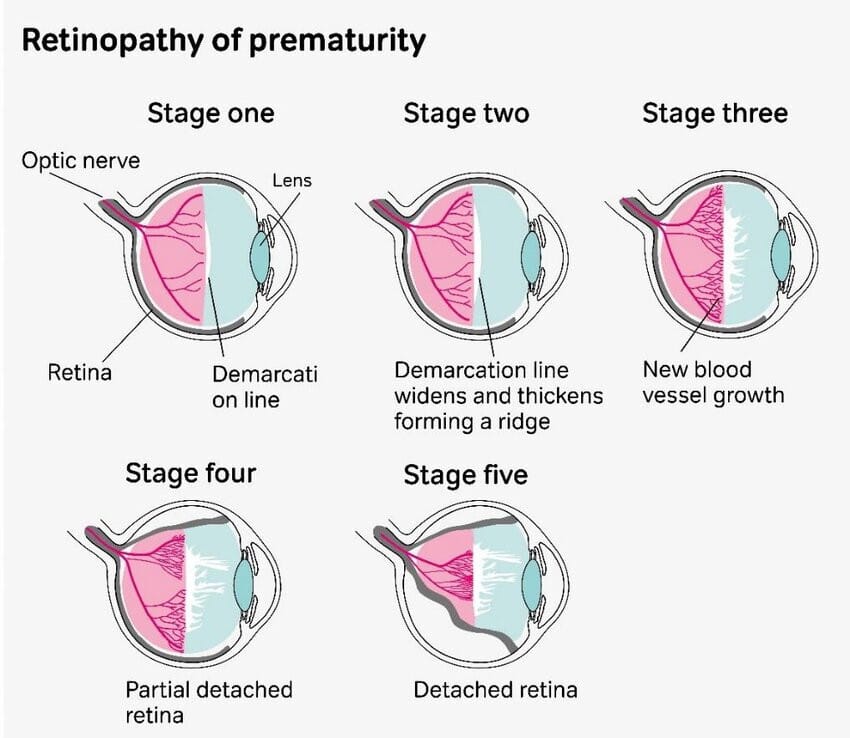
| 진단 기준 |
| 🔵 Zone 1, 2, 3 (위치) |
| Zone 1은 시신경 주변 중심부, Zone 3은 말초부 망막을 의미합니다. |
| 🔵 Stage 1~5 (단계) |
| Stage 1: 선(line), Stage 2: 능선(ridge), Stage 3: 신생혈관, Stage 4: 부분 박리, Stage 5: 완전 박리 |
| 🔵 Plus disease |
| 혈관이 굵고 꼬불거리며 출혈 동반 시, 진행성 질환으로 판단합니다. |
영상소견
망막 중심부 혈관 이상, 비정상 혈관 신생, 출혈, 섬유화, 망막박리 등이 확인됩니다.
| 망막 사진 소견 |
| 🔵 신생혈관(neovascularization) |
| 망막 말초에서 비정상 혈관이 유리체 쪽으로 자랍니다. |
| 🔵 Plus disease |
| 정맥 확장, 동맥 구불거림, 출혈이 동반된 진행성 병변입니다. |
| 🔵 망막박리(retinal detachment) |
| Stage 4~5에서 섬유화 조직에 의해 망막이 견인되어 떨어집니다. |

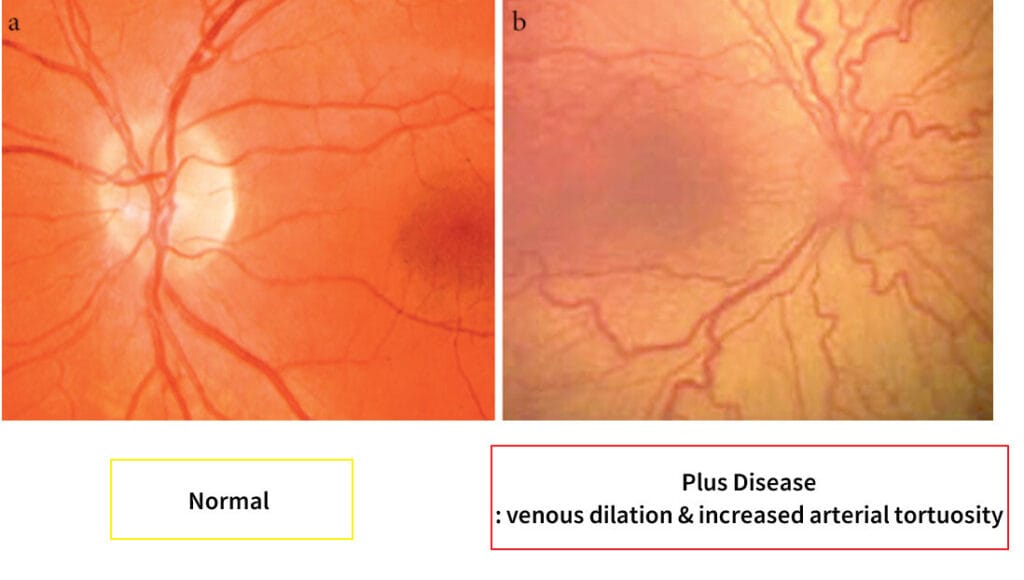
Al-Rashaed, Saba. (2019). Retinopathy of Prematurity—A Brief Review. Dr. Sulaiman Al Habib Medical Journal. 1. 58. 10.2991/dsahmj.k.191214.001
치료
치료의 목적은 비정상 혈관의 진행을 억제하고, 망막박리를 예방하는 것입니다.
치료는 병기(stage)와 zone, plus disease 유무에 따라 결정되며, 진행성 병변에 대해 항-VEGF 주사나 레이저 치료를 시행합니다.
광응고술
망막 말초부의 무혈관 영역을 파괴하여 VEGF 생성 억제를 유도합니다. 가장 오래된 표준 치료법으로, VEGF 감소 효과가 확실한 편입니다.
| 레이저 광응고술 |
| 🔷 Laser photocoagulation |
| Zone 2 이상 병변이나 신생혈관이 명확할 때 시야 밖 말초 망막에 레이저를 조사합니다. |
| – 치료 후 VEGF 감소 효과가 확실하며, 재발률이 낮음 But 시야 일부 손실 우려 있음 • 일반적으로 1차 치료로 권고됨 |
항-VEGF 치료
혈관내피세포성장인자(VEGF)를 억제하여 신생혈관 형성을 차단합니다.
| 항-VEGF 주사 |
| 💊 Bevacizumab 또는 Ranibizumab |
| Zone 1 진행성 ROP 또는 레이저 불가 부위에 안구 내 주사로 투여합니다. |
| – Zone 1 disease에서 진행이 빠르거나 레이저 치료가 어렵거나 실패했을 때 |
| – 투명한 각막 확보가 어렵거나, 광응고술 시행이 곤란한 경우 |
망막박리 수술
tage 4~5로 진행되어 망막박리가 발생한 경우에는 시력 보존을 위해 외과적 수술이 필요합니다.
| 수술적 치료 |
| 🔷 Scleral buckling / Vitrectomy |
| 망막박리의 범위와 위치에 따라 공막돌륭술 또는 유리체절제술을 시행합니다. |
| • Scleral buckling (공막돌륭술): 비교적 국소적인 박리에 사용 • Vitrectomy (유리체절제술): 섬유조직으로 인한 견인이 심할 때 시행 |
예후
초기 발견 시 치료로 완전 회복이 가능하지만, 진행된 병변은 실명으로 이어질 수 있습니다.
| 예후 |
| 🟦 Stage 1~2는 대부분 저절로 호전되며, 시력 손상 없이 회복됩니다. |
| 🟦 Stage 3 이상 또는 plus disease는 치료하지 않으면 망막박리로 진행되어 영구적 시력 손상이 발생할 수 있습니다. |
생활 관리
ROP는 예방이 어려운 질환이므로 정기적인 망막검진과 산소 조절이 중요합니다.
| 생활 관리 수칙 |
| 🟧 산소 농도 조절 |
| NICU에서는 FiO₂를 과도하게 높이지 않도록 하고, SpO₂ 목표치를 유지해야 합니다. |
| 🟧 정기적 안저검사 |
| 출생 후 생후 4~6주 또는 corrected age 기준으로 안과 정기 검진을 시행해야 합니다. |
| 🟧 진행 감시 및 조기 치료 |
| plus disease나 진행 병변이 보이면 즉시 항-VEGF 또는 레이저 치료 계획을 세워야 합니다. |


