Table of Contents
상기도 감염
감기 (Common Cold, Acute Viral Rhinitis)
콧물 + 코막힘 + 인후통 + 발열은 경미
정의
– 주로 리노바이러스(Rhinovirus)를 포함한 여러 바이러스에 의해 발생하는 상기도 감염
– 대체로 경과가 양호하고 자연적으로 호전되는 흔한 질환
원인/위험요인
– 원인: 리노바이러스, 코로나바이러스, 아데노바이러스 등 다양한 바이러스
– 위험요인: 어린이, 노인, 겨울철/환절기, 밀집된 생활환경
임상양상
– 콧물, 코막힘: 점액성 또는 수양성
– 인후통, 기침: 상기도 점막 자극으로 발생
– 발열: 소아에서 더 흔하며 성인에서는 경미하거나 없음
– 전신 증상: 피로감, 두통
진단
– 주로 임상 증상으로 진단
– 혈액검사 및 영상검사는 필요 없음
– 합병증(부비동염, 폐렴 등)이 의심될 때 추가 검사 시행
치료
– 특이적 항바이러스 치료는 없음, 대부분 대증치료
a) 성인
– 해열제/진통제: 아세트아미노펜, 이부프로펜
– 코막힘: 국소 비충혈제거제(oxymetazoline), 단기 사용(5일 이내)
– 기침: 필요시 진해제(dextromethorphan) 사용
b) 소아
– 해열제는 체온 38.5℃ 이상 시 고려 (아세트아미노펜, 이부프로펜)
– 2세 미만 아동에게 기침 억제제, 항히스타민제는 사용 금지
– 충분한 수분 섭취, 가습 유지, 비강 식염수 세척 권장
– 노인 및 기저질환자
– 합병증 위험 높아 세균성 합병증(폐렴, 부비동염) 동반 시 항생제 고려
– 독감이 유행하는 시기에는 인플루엔자 감별 필요
부비동염 (Sinusitis)
안면통 + 농성 비루 + 코막힘
정의
– 부비동 점막의 염증으로 바이러스, 세균, 드물게 진균에 의해 발생
– 급성과 만성으로 구분되며, 흔히 상기도 감염 후 이어짐

원인/위험요인
– 급성: 바이러스 감염이 대부분, 일부 세균(폐렴구균, H. influenzae)
– 만성: 반복 감염, 알레르기 비염, 비중격만곡, 환경적 요인
– 위험요인: 소아, 흡연, 알레르기 비염, 면역저하
임상양상
– 코막힘, 농성 콧물
– 안면통·압박감 (특히 전두부, 관자부)
– 후비루(postnasal drip)와 기침
– 발열(특히 세균성일 때)
– 만성에서는 3개월 이상 지속되는 비강 증상 + 피로,후각 저하
진단
– 주로 임상증상으로 진단
** 급성 세균성 부비동염 진단 기준 (대한이비인후과학회)
(1) 증상 10일 이상 지속 또는
(2) 초기 호전 후 악화(double sickening)
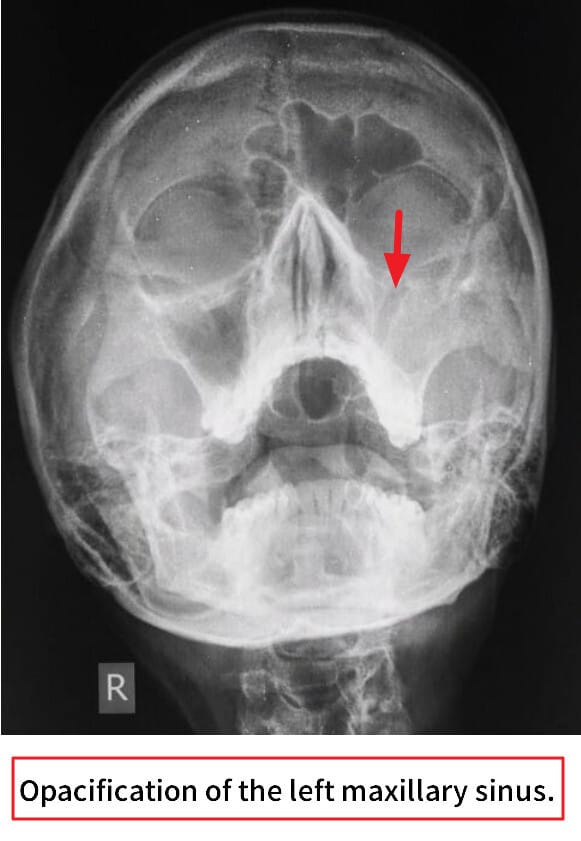
– 영상검사: Water’s view X-ray로 상악동의 air-fluid level 관찰.
– 비강 내시경: 농성 분비물, 점막 부종 확인
치료
a) 급성 바이러스성
– 대부분 자연 호전 → 대증치료(진통·해열제, 비충혈제거제, 식염수 세척)
b) 급성 세균성 부비동염
– 10일 이상 지속·심한 증상·이중 악화 시 항생제
– 1차 약제: 아목시실린-클라불란산 (Amoxicillin-Clavulanate)
> if 페니실린 알레르기: Respiratory fluoroquinolone (Levofloxacin 등)
– 치료기간: 성인 5–7일, 소아 10–14일
c) 만성 부비동염
– 1차: 국소 스테로이드 분무제 + 식염수 세척
– 필요시 경구 스테로이드(단기간), 장기간 항생제(마크로라이드)
– 수술: 내시경적 부비동 수술(ESS) — 약물 치료 실패 시 고려
후두염 (Laryngitis)
쉰 목소리 + 인후통 + 기침
정의
– 후두 점막 및 성대의 염증으로 주로 바이러스 감염에 의해 발생
– 급성과 만성으로 구분되며, 음성 변화가 대표적

원인/위험요인
감염성(대부분 바이러스)과 비감염성(음성 남용, 위산 역류)
– 급성: 리노바이러스, 아데노바이러스, 인플루엔자 등 상기도 바이러스 혹은 간혹 세균 (디프테리아 등)
– 만성: 흡연, 음성 남용(Vocal oveuse, 교사·가수), 위식도 역류질환(GERD), 만성 기관지염
– 위험요인: 직업적 음성 사용, 공기 오염, 알레르기, 면역저하
임상양상
– 쉰 목소리: 가장 특징적 소견
– 인후통, 건조감
– 기침(대개 건성)
– 발열은 흔치 않음
– 심한 경우 호흡곤란(특히 소아: 크룹과 감별 필요)
진단
– 주로 임상증상으로 진단
– 후두경 검사: 성대 충혈, 부종 관찰
– 만성 시 조직검사 필요(성대 결절·폴립, 드물게 성대암 감별)
치료
a) 급성 후두염
– 대부분 바이러스성 → 대증치료
– 음성 휴식(성대 사용 최소화)
– 수분 섭취, 가습, 진통·해열제
– 세균성 의심 시(고열·화농성 객담): 아목시실린-클라불란산 등 항생제 고려
b) 만성 후두염
– 원인 교정: 금연, 위식도 역류 치료(PPI 사용)
– 국소 스테로이드 분무제 고려
– 목소리 관리 : 과도한 발성 피하기, 수분 유지
– 성대 병변(결절·폴립) 시: 후두 미세수술
인두염 (Pharyngitis)
인후통 + 연하곤란 + 발열
정의
– 인두 점막의 급성 염증으로 바이러스 또는 세균 감염에 의해 발생
– 흔히 감기와 동반되며, 소아에서 세균성(특히 A군 연쇄상구균)이 중요
원인/위험요인
– 바이러스: 리노바이러스, 코로나바이러스, 아데노바이러스, 인플루엔자
– 세균: A군 β-용혈성 연쇄상구균 (Group A Streptococcus, GAS)
– 위험요인: 소아·청소년, 밀집된 생활환경(학교, 군대), 겨울/초봄 계절
임상양상
– 인후통 (삼킬 때 심해짐)
– 발열, 전신쇠약
– 편도 비대, 발적, 삼출물(특히 세균성)
– 경부 림프절 종창·압통
– 바이러스성은 기침·콧물 동반, 세균성은 기침이 없음
세균성 인두염 vs 바이러스성 인두염
(A) 세균성 : 발열과 화농성 삼출물이 특징적, 더 심한 전신증상

(B) 바이러스성 : 발열보다는 인두 발적과 기침, 콧물이 흔하게 동반,

진단
– 임상 기준: Centor 점수 (편도 삼출물, 발열, 기침 없음, 림프절 압통)
– 신속항원검사(Rapid Antigen Test): GAS 감별에 사용
– 인두 배양: 확진 검사(특히 소아에서 중요)
– 소아 환자이면 -> GAS 감별 필수 (신속항원검사 권장)
치료
a) 바이러스성
– 대증치료: 진통·해열제(아세트아미노펜, 이부프로펜), 수분 섭취, 가습
b) 세균성 (A군 연쇄상구균)
– 1차: Penicillin V 또는 Amoxicillin (10일)
– 대체: 세팔로스포린, Macrolide 계열 (페니실린 알레르기 시)
– 항생제 치료 목적: 증상 완화 + 합병증 예방( 특히 류마티스열, PSGN)
급성 후두개염 (Epiglottitis)
고열 + 심한 인후통 + 침 흘림/삼킴 곤란
정의
– 후두개와 주위 구조에 세균성 급성 염증이 발생하여 기도를 급속히 좁히는 질환
– 소아에서 흔히 발생하며, Haemophilus influenzae type b 백신 도입 후 성인에서도 발생
원인/위험요인
– 원인: Hib를 포함한 세균 감염, 외상, 화상, 삼출성 기관염
– 위험요인: 미접종 아동, 면역저하, 당뇨, 알코올 남용, 외상 후 감염
임상양상
– 갑작스러운 고열과 심한 인후통, 침 흘림, 연하곤란, 삼킴 시 통증
– 쉰 목소리와 “Hot potato voice” ,삼각 자세(tripod position),호흡곤란과 흡기성 천명
– 응급 상황에서 기도폐쇄 위험 → 아이가 눕기를 거부하고 앉은 자세 유지

진단
– 임상적으로 의심 시 즉시 기도 확보 후 확진 검사는 후두경으로 붉고 부종된 후두개 확인

– 경부 측면 X선에서‘엄지 모양(sign)’ 관찰 가능

– 혈액배양과 후두개 면봉 배양으로 병원체 확인
치료
– 기도 확보가 최우선: 소아는 마취과 협조 아래 조심스럽게 기관내 삽관
– 광범위 항생제를 정맥투여
: 세팔로스포린(ceftriaxone, cefotaxime) + Anti-staphylococcus antibiotics
; 지속적 호흡 안정 시 7~10일 간 투여
– 스테로이드나 아드레날린 흡입은 효과 미확립; Hib 백신 접종과 접촉자 화학예방으로 예방
하기도 감염
급성 기관지염 (Acute Bronchitis)
기침 + 콧물·인두통 후 발병 + 대개 바이러스성
정의
– 상기도 감염 후 하기도에서 일시적으로 기관지의 염증이 발생하여 기침을 유발하는 질환
– 대부분 바이러스성으로 3주 이내 자연 호전
원인/위험요인
– 원인: 인플루엔자, 리노바이러스, 코로나바이러스 등 상기도 바이러스
– 위험요인: 흡연, 미세먼지 노출, COPD 환자, 감기 접촉
임상양상
– 기침이 수주간 지속되며 객담 동반 가능
– 상기도 감염 증상(콧물·인두통) 후 발생하며 흉통이나 경미한 발열을 동반
– 천명 및 호흡곤란은 흔치 않으며 신체검사에서 폐렴 징후가 없음
진단
– 임상적 진단이며 흉부 촬영은 폐렴이 의심될 때 시행
– 백혈구 증가나 CRP 상승은 비특이적; 3주 이상 지속 시 다른 질환(폐렴, 천식) 배제
치료
– 대증치료가 기본: 휴식, 충분한 수분 섭취, 가습, 해열·진통제(아세트아미노펜, NSAIDs)
-> 기침 억제제(덱스트로메토르판)와 진해거담제는 증상에 따라 사용
-> 항생제는 일반적으로 필요 없으며, 백일해 의심 또는 만성 폐질환 악화 시 macrolide 사용을 고려
-> 호흡곤란이나 천명 시 흡입 베타2 작용제 단기 사용 고려해볼 수는 있으나, 소아는 기침 억제제 사용 금지
폐렴
폐렴의 유형
(1) 지역사회 획득성 / 병원 획득성
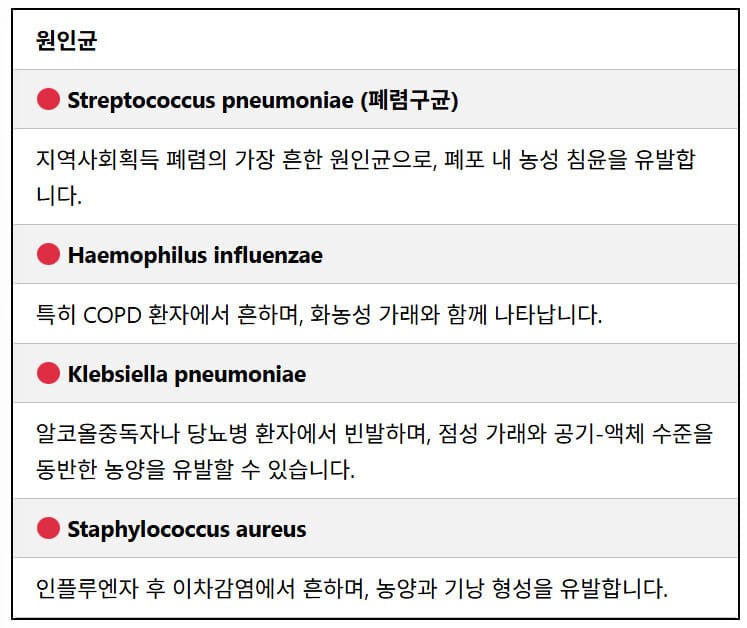
지역사회 획득성 폐렴 (CAP)
– 폐렴이 지역사회에서 발생
- 전형적 원인균: 폐렴구균(Streptococcus Pneumoniae)과 헤모필루스 인플루엔자(Haemophilus Influenzae)가 있으며,
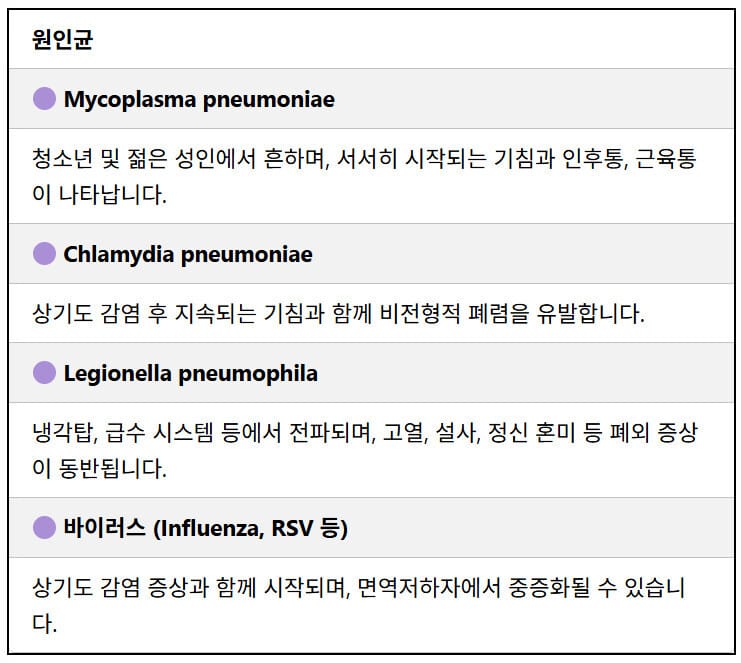
- 비전형적 원인균: 클라미디아 폐렴균 (Chlamydia Pneuminiae)에와 미코플라즈마 폐렴균 (Mycoplasma Pneumoniae)
- 바이러스 : 호흡기 세포융합 바이러스(RSV virus), 아데노바이러스(Adenovirus), 인플루엔자 바이러스(Influenza Virus) , 코로나바이러스
병원획득성 폐렴 (HAP)
– 병원 입원 후 48시간 이상 경과한 뒤 발생하는 폐렴
– 대장균, Pseudonomas, 황색포도상구균 (MRSA 포함)
(2) 전형적 폐렴/ 비전형적 폐렴
전형적 폐렴 (Typical pneumonia)
: 급성 발병, 고열과 화농성 가래, 폐엽성 침윤 소견이 두드러짐

비전형적 폐렴 (Atypical Pneumonia)
: 점진적 발열, 마른기침, 폐외 증상, 간질성 침윤 등의 특징을 보이며, 증상에 비해 영상 소견이 넓게 퍼지는 경우가 많음.

지역사회 획득 폐렴 (Community-Acquired Pneumonia, CAP)
발열·기침·호흡곤란 + 흉막통 + X선 침윤
정의
– 병원 외 환경에서 획득한 폐실질 감염
– 세균·바이러스·진균 등 다양한 병원체가 원인
원인/위험요인
– 흔한 원인균: Streptococcus pneumoniae, Haemophilus influenzae, Mycoplasma pneumoniae 등
– 위험요인: 65세 이상, 만성질환(당뇨, 심장병), 흡연, 알코올 남용, 면역저하
임상양상
– 기침, 호흡곤란, 가슴 통증과 발열, 오한, 피로
– 고령자는 비특이적 증상(의식저하, 식욕부진)으로 나타날 수 있음
– 청진에서 수포음; 흉부 X선에서 국소적 침윤 또는 공기 기관지음
진단
– 흉부 X선에서 새로운 폐침윤을 확인하고, 임상 증상으로 진단
– 중증도 평가(CURB-65) 통해 입원 여부 결정
– 객담배양과 혈액배양은 중등도 이상에서 시행; 동반질환이나 입원치료 시 혈액검사, 염증표지 확인
CURB -65 (각 1점씩, 최대 5점)
- C: Confusion (의식장애, 기질적 뇌질환 없음에도 혼돈 상태)
- U: Urea (혈중 요소질소 BUN > 20 mg/dL)
- R: Respiratory rate (호흡수 ≥ 30회/분)
- B: Blood pressure (수축기 ≤ 90 mmHg 또는 이완기 ≤ 60 mmHg)
- 65: 나이 ≥ 65세
점수 해석
- 0~1점 → 사망 위험 낮음 → 외래 치료 가능
- 2점 → 중등도 위험 → 입원 고려
- 3점 이상 → 고위험 → 입원 및 집중치료 고려
치료
a) 증상 경한 성인 외래
: 고용량 아목시실린 또는
Macrolide (아지스로마이신) 5–7일 투여
b) 기저질환·65세 이상
① β lactam (아목시실린/클라불란산) + Macrolide 또는
② Respiratory Fluoroquinolone
c) 입원 환자
① 정맥 세팔로스포린(ceftriaxone) + Macrolide,
② 또는 Respiratory Fluoroquinolone 단독
d) 중환자실
① β lactam + Macrolide + 항MRSA 약제(반코마이신) 고려
; 치료기간은 5–7일, 임상적 호전 후 경구 전환
예방
: 폐렴구균·인플루엔자 백신 접종, 금연, 영양 관리
병원 획득 폐렴 (Hospital-Acquired Pneumonia, HAP)
48시간 이후 발생 + 발열·침윤·악취성 객담
정의
– 입원 후 48시간 이후에 발생하는 하기도 감염으로 입원 전에는 존재하지 않았던 폐렴
– 기계환기 중 발생하면 인공호흡기 연관 폐렴(VAP)이라고 함
원인/위험요인
– 원인:
> Pseudomonas aeruginosa,
> Klebsiella pneumoniae
> Staphylococcus aureus(MRSA) 등 내성균
– 위험요인: 장기 입원, 기계환기, 위장관 튜브, 면역저하, 광범위 항생제 사용
임상양상
– 발열, 화농성 객담, 호흡곤란, 동맥혈 산소저하, 백혈구 증가
– 흉부 영상에서 새로운 침윤·삼출 관찰
진단
– 흉부 X선 또는 CT에서 새로운 폐침윤 확인과 임상증상 동반
– 기관내 흡인물 또는 BAL을 통한 균배양으로 원인균 확인
– 혈액배양, 염증표지자(프로칼시토닌) 측정; 중증도 평가 및 동반질환 고려
치료
– 초기 경험적 항생제를 신속하게 정맥투여
a) MRSA 위험 없는 중등도 환자
Anti MSSA cephalosporin (Cefepime 등)
b) MRSA 위험 있는 경우
반코마이신 또는 리네졸리드 추가
b) Pseudomonas 위험이 높으면
β-lactam/ β-lactamase 억제제 + Aminoglycosides 또는 Fluoroquinolone 병합
– 치료기간은 7–8일; 임상 반응에 따라 축소 가능
– 기계환기 환자는 폐 분비물 관리, 머리 높이기, 위식도 역류 예방; 감염관리 강화
기회 감염 폐렴 (Opportunistic Pneumonia)
면역저하 환자 + 미세호흡곤란·기침 + 원인균 다양
정의
– 면역 억제 상태에서 일반적으로 병원성이 낮은 바이러스·세균·진균이 폐에 감염을 일으키는 질환
– HIV/AIDS, 장기이식, 항암 치료, 장기 스테로이드 사용 시 발생
원인/위험요인
– 원인균: Pneumocystis jirovecii, Cytomegalovirus, Candida, Aspergillus, Nocardia
– 위험요인: CD4 < 200 cells/μL, 고용량 면역억제제, 영양결핍, 기회감염 예방약 미복용
임상양상
– 서서히 악화되는 기침, 호흡곤란, 발열, 피로; 객담은 적음
– 청진에서 미세수포음
– HRCT에서 간질성 침윤 또는 결절
진단
– 흉부 CT 및 PCR, BAL 검체 배양으로 병원체 확인
– 혈액검사에서 β-D-glucan, CMV PCR, HIV RNA 등을 평가
– 동반된 면역 상태 평가와 다른 폐질환 배제
치료
– 병원체에 따라 치료 달라짐
a) Pneumocystis pneumonia:
고용량 트리메토프림–설파메톡사졸 21일 + 저산소증 시 스테로이드 병용
b) 진균성 감염
– 아스페르길루스는 Voriconalzole
– 칸디다혈증 동반 시 Amphotericin B 또는 Echinocandins
c) 바이러스성 감염:
– CMV 감염에는 Ganciclovir, 후반에 경구 Valganciclovir 유지
– 근본적으로는 면역 억제 조절, 예방약 투여, 항원 노출 회피가 중요
폐포자충 폐렴 (Pneumocystis jirovecii pneumonia, PCP)
– 면역저하 환자(특히 HIV/AIDS 환자)에서 흔히 발생
– 특징: 서서히 진행하는 호흡곤란, 발열, 마른 기침
– 흉부 CT: 양측성 간유리음영(ground-glass opacity)
[정의]
– 폐포자충 폐렴은 기회감염성 폐렴으로, 원인균은 Pneumocystis jirovecii입니다.
– 정상 면역에서는 거의 발병하지 않으나, 세포면역이 약화된 환자에서 호발합니다.
– 대표적으로 CD4 T세포 수 <200/μL인 HIV 환자에서 흔히 발생합니다.
[원인/위험요인]
– 가장 흔한 원인은 HIV 감염 및 AIDS입니다.
– 장기이식, 스테로이드 장기 사용, 항암치료, 면역억제제 사용도 위험 인자입니다.
– 고령, 만성폐질환 환자에서 면역억제와 동반되면 위험도가 증가합니다.
[임상양상]
– 대표 증상: 발열, 마른 기침, 점진적 호흡곤란
– 객담은 거의 없고, 흉부 청진에서도 비교적 깨끗한 경우가 많습니다.
– 저산소혈증이 특징적이며, 운동 시 산소포화도 급격히 저하됩니다.
– 진행 시 호흡부전으로 사망할 수 있습니다.
[진단]
– 영상: 흉부 CT에서 양측성 간유리음영(ground-glass opacity)
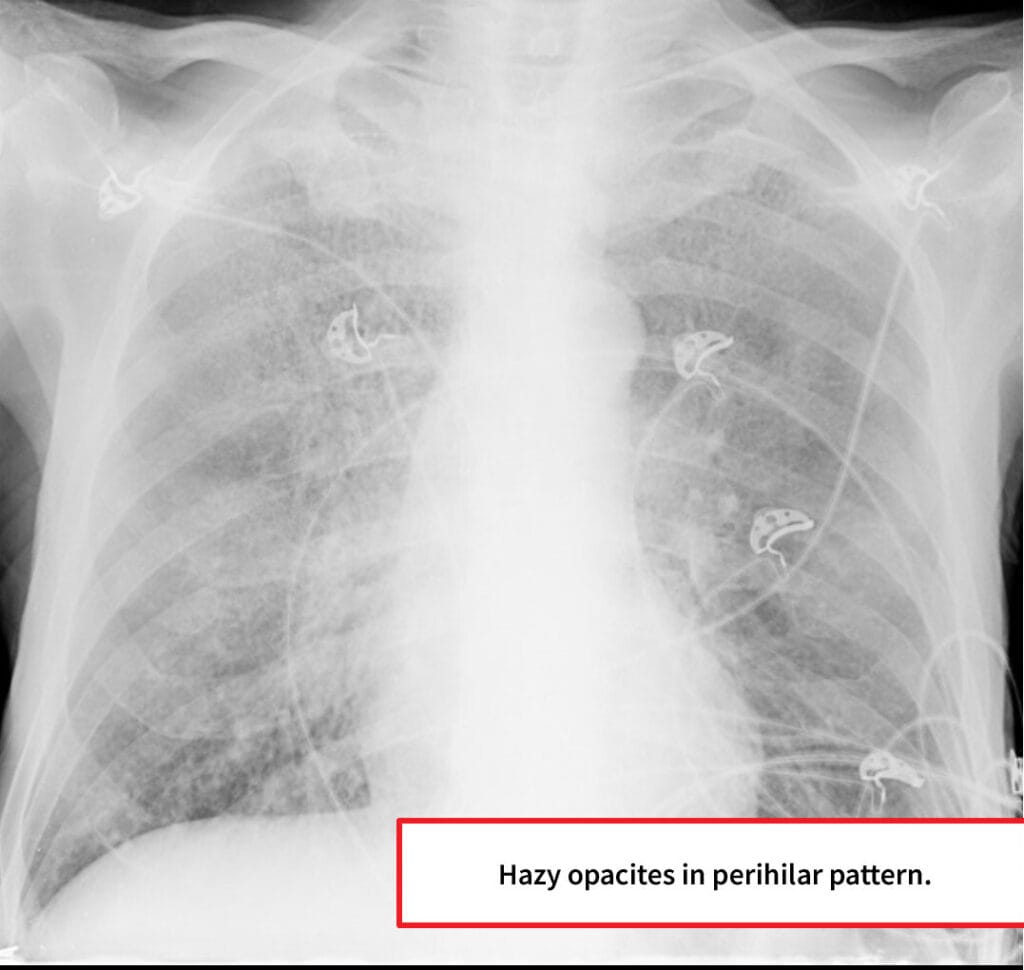
Knipe H, Pneumocystis pneumonia. Case study, Radiopaedia.org (Accessed on 24 Jun 2025) https://doi.org/10.53347/rID-49397
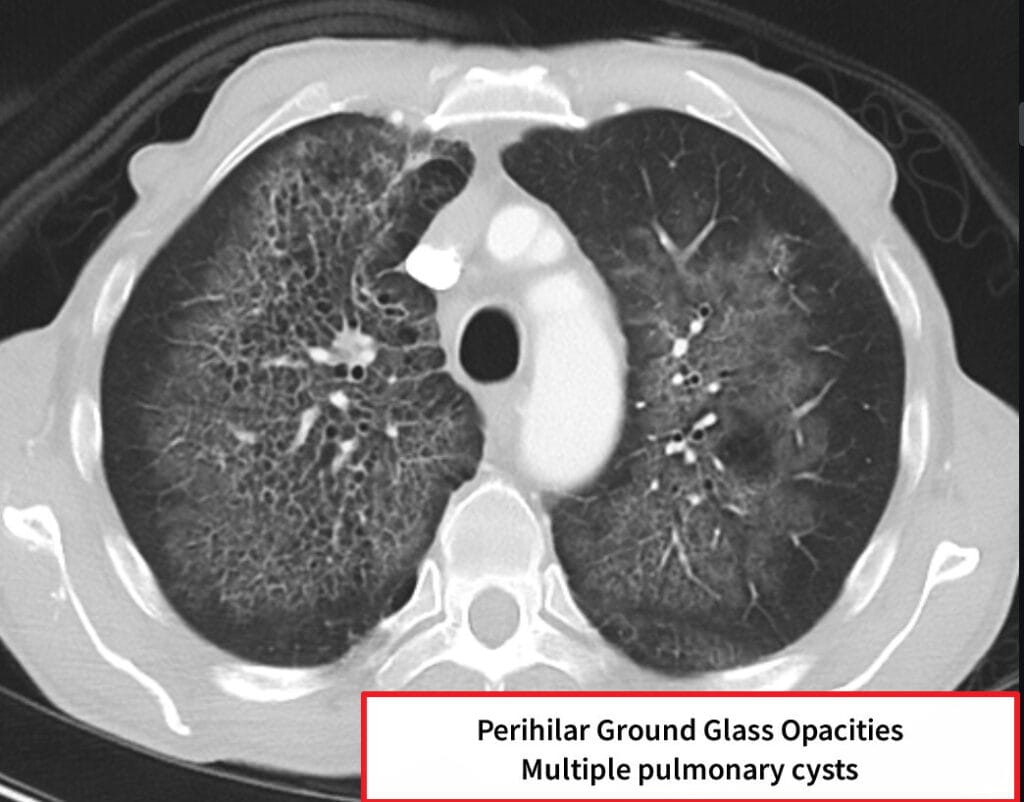
Knipe H, Pneumocystis pneumonia. Case study, Radiopaedia.org (Accessed on 24 Jun 2025) https://doi.org/10.53347/rID-49397
– 혈액검사: LDH 상승 (비특이적)
– 확진: 기관지폐포세척액(BAL)에서 은염색(Gomori methenamine silver), 면역형광, PCR로 균 확인

– 동맥혈가스분석: 저산소증 확인
[치료]
– 치료의 목표는 감염 억제 및 저산소증 교정입니다.
– 1차 약제: Trimethoprim-Sulfamethoxazole (TMP-SMX)
– 대체: Pentamidine, Atovaquone, Clindamycin+Primaquine
– 동반된 중증 저산소증(PaO2 <70 mmHg, A-a gradient ≥35)에서는 스테로이드 병용
– 예방: CD4 T세포 수 <200/μL인 HIV 환자 → TMP-SMX 1차 예방 권장
결핵 (Tuberculosis, TB)
3주 이상 지속되는 기침 + 야간 발한·체중감소 + 흉부 X선 침윤
정의
– Mycobacterium tuberculosis에 의해 발생하는 만성 감염성 질환으로 폐를 주로 침범하지만 전신 전파 가능
– 활동성 질환과 잠복 감염으로 나뉘며 지속적 치료가 필요
원인/위험요인
– 전파: 결핵 환자의 기침을 통해 공기 중 비말핵으로 전염
– 위험요인: HIV 감염, 영양실조, 당뇨병, 흡연, 폐실리코시스, 밀집 주거환경
임상양상
– 만성 기침, 발열, 야간 발한, 체중 감소 등의 전신 증상
– 가래에 피가 섞이거나 객혈, 흉통, 호흡곤란
– 소아에서는 성장 지연과 식욕부진으로 나타날 수 있음
진단
– 흉부 X선/CT에서 폐침윤·공동 형성 확인
– 객담 도말과 배양(acid alcohol resistant bacilli/ AFB) , 핵산증폭검사(NAA)로 확진
폐결핵의 영상 소견
X-ray (Cavirary lesions, Hilum 비대 , 주로 상엽 후분절 및 하엽 상분절 침윤)

- Bilateral upper and middle lung zones show diffuse reticulonodular opacities
- Both apical lung zones show cavitary lesions
- Mild mediastinal widening
- Hila are mildly upward attracted
- Left costophrenic angle is mildly blunted

CT 소견
– 폐 첨부 침윤, Cavitation 형성, Tree- in-bud appearance

Tree In Bud Appearance
- 주로 양측 하엽이나 늑막 하에 분포하는 소결절이 나뭇가지에 싹이 나는 모양 같다고 해서 붙여진 이름입니다.

– 잠복 결핵은 TST 또는 IGRA로 진단; 활동성 여부 확인 위해 임상평가 병행
– 한국에서는 고위험군 선별검사와 접촉자 조사가 중요
치료
(A) 표준 1차 치료
ⓘ 2개월(집중기) -> 이소니아지드·리팜핀·피라진아미드·에탐부톨
② 4개월(유지기) -> 이소니아지드·리팜핀
(B) 중증 또는 확장된 질환
: 9개월 이상 치료
-치료 성공 위해 직접관찰치료(DOTS) 권장
(C) 다제내성(MDR) 결핵
: 베다퀼린, 리네졸리드 등 2차 약제 조합으로 18~24개월 치료
(D) 잠복 감염
: 3개월(이소니아지드+리팜핀) 또는 4개월(리팜핀) 요법
예방
: BCG 백신 접종, 환자 격리, 접촉자 예방치료
항결핵제
1차 항결핵제

2차 항결핵제

폐농양 (Lung Abscess)
악취나는 화농성 객담 + 발열·체중감소 + 공기-액체 수준
정의
– 폐 실질의 국소적인 괴사와 화농성 공동 형성으로, 대개 혐기성 세균 감염과 관련
– 흡인성 폐렴 후 발생하는 경우가 많음
원인/위험요인
– 원인: 혐기성 구강 정상균총, S. aureus, GNR, 만성 흡입 후 감염
– 위험요인: 의식 저하, 알코올중독, 치아 질환, 흡인(구토), 기도 폐쇄(종양), 면역저하
임상양상
– 지속적인 발열, 오한, 체중 감소, 악취나는 화농성 객담, 기침
– 가슴 통증과 호흡곤란; 검사에서 빈혈과 저알부민혈증이 동반될 수 있음
진단
– 흉부 X선이나 CT에서 Cavitation ,Air-fluid level 확인

Tigges S, Lung abscess. Case study, Radiopaedia.org (Accessed on 30 Aug 2025) https://doi.org/10.53347/rID-97308

– 객담배양(혐기성), 혈액배양; 혈액검사에서 염증 반응 증가
– 다른 원인(결핵, 악성 종양) 감별 위해 기관지내시경 시행
치료
– 초기: 광범위 항생제를 4~6주 투여(암피실린/설박탐, 피페라실린/타조박탐 등
– 혐기성 감염의 경우 클린다마이신 추가 고려; 치료 반응에 따라 경구 약으로 전환
– 6주 이상 치료에도 크기 감소 없거나 합병증(혈흉, 대량 객혈) 발생 시 경피적 배액 또는 수술적 절제 고려
폐농양 (Lung abscess) vs 농흉 (Empyema)
(1) 폐농양 (Lung abscess)
– 폐실질 안에서 괴사가 일어나고 그 자리에 고름이 찬 상태
-흉부 X-ray나 CT에서 폐 실질 내에 두꺼운 벽을 가진 공동(cavity)과 air-fluid level이 관찰

-항생제 치료, 대부분 자연배출되므로 배액은 필요하지 않음
(2) 농흉 (Empyema)
– 폐와 흉벽 사이 흉막강 (Pleural Space)에 고름이 고여 있는 상태
– 흉부 X-ray나 CT에서 흉막강에 액체가 고여 있는 소견

– 반드시 고름을 배액해야 함 . 항생제 치료 병행
폐쇄성 폐질환
만성폐쇄성폐질환 (Chronic Obstructive Pulmonary Disease, COPD)
호흡곤란 + 만성 기침·가래 + 흡연력
정의
– 만성기관지염과 폐기종이 포함된 질환군으로 비가역적인 기류제한을 특징으로 함
– 염증과 구조적 변화로 공기 흐름이 지속적으로 감소
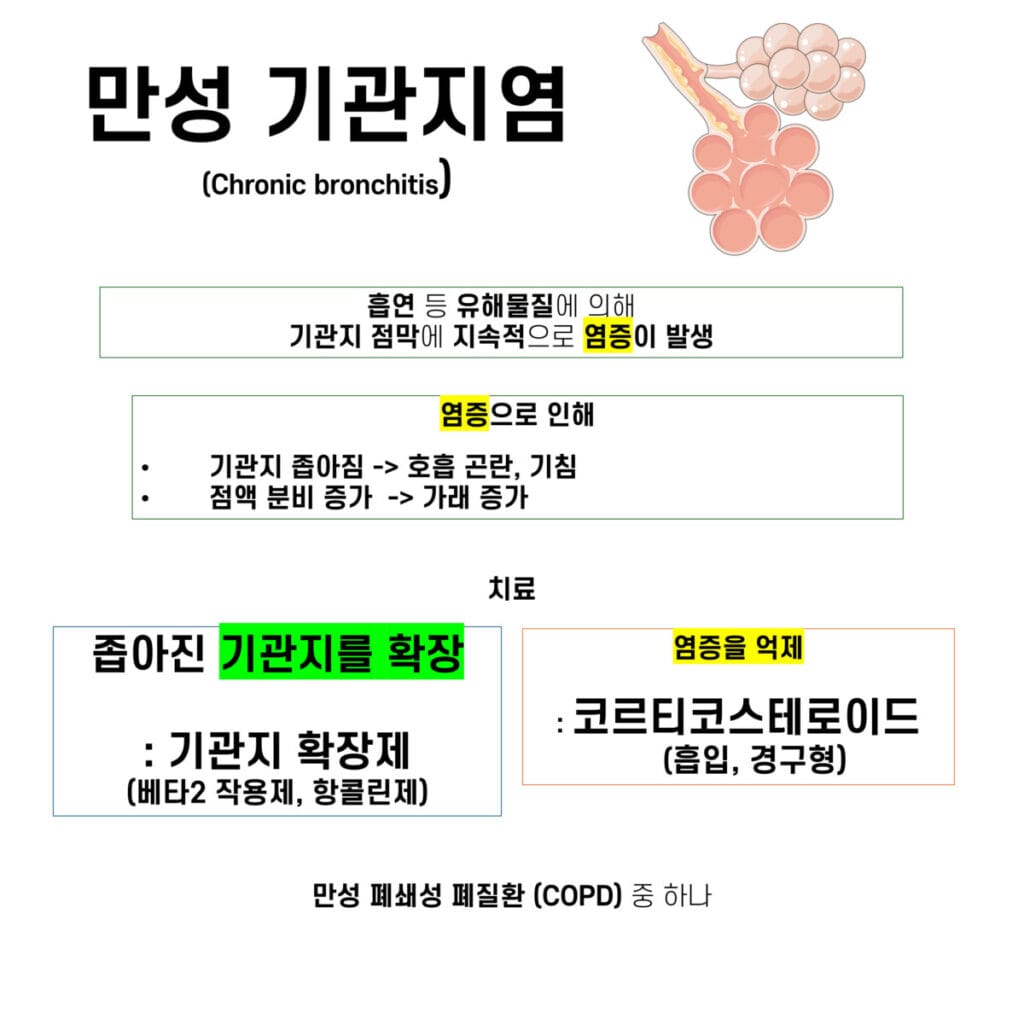
– COPD는 주로 두 가지 주요 유형, 만성 기관지염 (Chronic Bronchitis)과 폐기종 (Emphysema)으로 나누어집니다.

원인/위험요인
– 주요 원인: 흡연, 실내/실외 대기오염, 직업적 분진, 바이오매스 연료 노출
– 위험요인: 고령, 유전적 소인(α1-항트립신 결핍), 반복 폐감염
임상양상
– 진행성 호흡곤란, 만성 기침과 객담, 반복적 급성 악화
– 흉곽 팽창, 호기 연장, 천명; 말기에는 우심부전 증상(하지 부종, 간종대)
진단
– 폐기능검사에서 FEV₁/FVC < 0.70, FEV₁ 감소 정도로 병기 분류
COPD의 폐기능검사 소견
폐쇄성 폐질환이면서 기관지 확장제로 검사를 해서 천식이 아님을 보여야 합니다.
(즉, 천식과 달리 기관지 확장제에 따른 가역성이 없음을 보여야 함)
▶ 기관지확장제 투여 후(Post-Bronchodilator) FEV₁/FVC < 0.70 (70%)
- FEV₁ (1초간 노력성 호기량, Forced Expiratory Volume in 1 second)
- FVC (노력성 폐활량, Forced Vital Capacity)
–FEV₁/FVC < 70%이면 폐쇄성 폐질환(obstructive lung disease)으로 진단됩니다.
– 폐쇄성 패턴이 나타나면 가역성 검사(Bronchodilator Test) 시행하여 천식(Asthma)과 감별해야 합니다.
- 천식(Asthma): 기관지확장제 투여 후 FEV₁ ≥ 12% & 200mL 이상 증가
- COPD: 기관지확장제 투여 후에도 가역성 반응 없음
– 흉부 CT에서 폐기종 확인; 동맥혈가스 분석으로 저산소증/고탄산혈증 평가
– 급성 악화 원인 확인 위해 객담배양
– 흉부 X선 : 폐의 과팽창(hyperinflation) , 횡격막의 평탄화(flattened diaphragm)

치료
– 금연이 가장 중요한 치료:인플루엔자·폐렴구균 백신 접종
– 단계별 약물 치료 (대략적)
1단계) 단기지속성 기관지확장제(SABA 또는 SAMA) 필요시 사용
2단계) 증상 지속 시 장기지속성 흡입제(LAMA 또는 LABA)
3단계) 증상이 심하거나 악화 빈번하면 LAMA+LABA 병용
4단계) 혈액 호산구 증가와 잦은 악화 시 흡입 스테로이드 추가
– 호흡재활, 영양관리, 폐기능 운동, 장기 산소요법
– (복합성 폐기종 동반 시) roflumilast 투여 가능
if 급성 악화 시 )
– 경구 스테로이드
– 산소·기관지확장제 치료
– 적절한 항생제(아목시실린/클라불란산),
– 말기에는 폐 용적 감소술이나 폐이식 고려,
만성 기관지염 (Chronic Bronchitis)
3개월 이상 지속되는 객담성 기침 + 흡연력
정의
– 2년 연속, 매년 3개월 이상 가래를 동반한 기침이 지속되는 상태로, COPD의 한 형태
– 지속적 기관지 염증과 점액선 증식으로 기도 협착을 일으킴

원인/위험요인
– 주요 원인: 흡연, 공해, 먼지·화학물질 노출
– 위험요인: 반복 폐감염, α1-항트립신 결핍, 가족력
임상양상
– 지속적인 기침과 점액성 객담
– 호흡곤란, 천명, 운동 시 숨참, 반복적 감염으로 증상 악화
– 심한 경우 청색증과 말초 부종(“blue bloater”) 나타남
진단
– 병력과 증상; 흉부 X선에서 과팽창과 증식된 기관지 벽
– 폐기능검사에서 FEV₁/FVC < 0.70로 지속적 기류제한 확인
– 혈가스 분석으로 저산소혈증 평가, 만성 폐색질환 여부 판별
치료
– 흡연 중단이 가장 중요한 치료
a) 약물치료:
– 장기지속성 항무스카린제(LAMA) 또는 β2 작용제(LABA)를 1차로 사
– 증상 지속 시 LAMA+LABA 병용 및 흡입 스테로이드 추가
b) 급성 악화시 치료
– 급성 악화 시 단기 경구 스테로이드와 적절한 항생제 투여, 흡입 기관지 확장제 증량
c) 기타 관리
– 백신접종(독감, 폐렴구균), 폐재활, 장기산소요법, 영양관리; 말기에는 폐이식 고려
폐기종 (Emphysema)
호흡곤란 + 체중감소·말초 청색증 적음 + 폐포 파괴
정의
– 폐포벽의 파괴와 영구적 확장으로 가스교환 표면적이 감소
– 폐탄성 회복력이 감소하여 호기 시 공기포획이 발생

원인/위험요인
– 주요 원인: 흡연, 환경오염, 직업적 분진
– 위험요인: α1-항트립신 결핍, 만성 염증, 고령, 저체중
임상양상
– 점차 진행되는 호흡곤란, 운동 시 숨참, 마른 기침
– 체중감소, 근육 위축, 청색증 덜하지만 ‘pink puffer’ 형태
– 흉곽 팽창, 호흡 보조근 사용, 입술 오므리기 호흡
진단
– 폐기능검사에서 폐활량 감소와 FEV₁ 감소
– HRCT에서 폐포 파괴와 공기포착(불포화), bullae 확인
– 동맥혈가스에서 저산소증/저탄산증; α1-항트립신 수치 측정
치료
– 금연이 가장 중요한 조치로 질환 진행을 늦춤:
– COPD와 동일하게 장기지속성 기관지확장제 및 흡입 스테로이드 사용; 재활운동, 영양 보충
– 진행된 경우 산소요법, 비침습 환기, 폐용적 감소술(LVRS) 또는 폐이식 고려
– 약물치료는 근본 치료가 아니므로 증상 완화 및 삶의 질 향상에 초점; 예방접종, 감염 예방도 중요
천식 (Asthma)
가역적 기류제한 + 천명·호흡곤란·기침 + 야간 및 새벽 발작
정의
– 만성기도 염증으로 인해 가역적 기관지 수축과 과민반응이 발생하는 질환
– 증상은 발작적으로 나타나며 정상 사이에는 무증상일 수 있음

원인/위험요인
– 알레르겐(집먼지진드기, 꽃가루), 바이러스 감염, 운동, 찬 공기, 스트레스, 약물(아스피린) 등
– 위험요인: 가족력, 아토피, 소아기 RSV 감염, 비만, 흡연, 대기오염
임상양상
– 간헐적 천명, 호흡곤란, 흉부 압박감, 기침; 야간·이른 아침에 악화
– 운동 시 증상 유발; 심한 경우 언어곤란과 청색증
– 신체검사에서 연장된 호기와 폐포 수포음; 변동성 있는 폐기능
진단
– 폐기능검사에서 FEV₁ 증가 ≥12% 및 200 mL 이상 (기관지확장제 투여 후); PEF 변동성 확인
– 메타콜린 유발검사(의심 환자), 흡입 검사로 과민성 평가
천식의 진단
: 임상 증상과 함께 폐기능 검사에서 기도 폐쇄의 가역성을 엄격히 평가
-기관지 과민반응을 유발했을 때 기도 폐쇄가 유발됨을 확인해야 합니다.
- 기관지 확장제 투여 후 FEV1가 특정 수준 이상으로 증가하거나
- 메타콜린 등으로 기관지 수축을 유발했을 때 FEV1가 특정 수준 이상으로 감소

– 5세 미만 소아는 폐기능 검사 X , 증상 발생 패턴과 병력으로 진단하며 지속적인 모니터링 필요
치료
– 개인맞춤형 단계적 치료:
(A) 성인·청소년(GINA 2023 기준)
① 1단계는 필요시 저용량 유지성 스테로이드/Formoterol 흡입,
② 2단계는 매일 저용량 흡입 스테로이드
③ 3단계는 저용량 흡입 스테로이드+LABA,
④ 4단계는 중등량 복합제,
⑤ 5단계는 고용량 복합제+생물학적제(오말리주맙, 메폴리주맙 등)
(B) 소아 6–11세
① 1단계 SABA 필요시 사용
② 2단계 저용량 흡입 스테로이드
③ 3단계: 저용량 흡입 스테로이드+LABA 또는 중간용량 스테로이드
④ 4단계는 전문가 의뢰 및 고용량/생물학적제 고려
(C) 5세 미만:
증상 빈도에 따라 일시적 흡입 스테로이드 또는 류코트리엔 수용체 차단제(LTRA) 사용
; 반복적 쌕쌕거림은 전문가 상담 필요
(D) 급성악화시 치료
– 급성 악화 시
① SABA 흡입(살부타몰),
② 산소공급,
③ 경구 또는 정맥 스테로이드(프레드니솔론)
흡입 항무스카린제(ipratropium) 병용
천식의 치료 Step
Step 1
- 증상 매우 드묾 (월 2회 미만)
- 야간 증상 거의 없음
- 활동 제한 없음
Step 2
- 증상 월 2회 이상
- 그러나 매일은 아님
- 경증 간헐적 증상
Step 3
- 증상 주 1회 이상
- 또는 야간 증상 월 1회 이상
- 활동 제한 동반 가능
Step 4
- 증상 거의 매일
- 야간 증상 주 1회 이상
- 폐기능 저하(FEV1 < 80%) 동반 가능
Step 5
- 잦은 급성 악화 → 응급실·입원 필요
고용량 ICS + LABA에도 조절 불가
[천식 연령별 치료]
(A) 5세 이하
Step 1: 필요 시 SABA (Salbutamol)
→ 증상이 드물게 있을 때만 사용. 감기나 운동 후 천명에 단기 사용.
Step 2: 저용량 ICS 매일 + 필요 시 SABA
→ 반복적인 천명(쌕쌕거림)이나 야간 증상 있으면 흡입 스테로이드 시작.
Step 3: 저용량 ICS + LTRA (Montelukast)
→ ICS 단독으로 조절 안 되면 LTRA 병용. 흡입기 사용이 어려운 경우 경구 LTRA 대체 가능.
Step 4: 중등량 ICS ± LTRA, 전문의 의뢰
→ 지속적으로 조절 안 되면 전문의 진료 필요. 흡입기 순응도, 환경 요인 먼저 확인.
(B) 6~11세
Step 1: 필요 시 저용량 ICS-formoterol (증상 있을 때만 사용)
→ 증상이 드문 경우. SABA만 쓰는 것보다 ICS 포함 치료 권고.
Step 2: 저용량 ICS 매일 + 필요 시 SABA
→ 증상 빈번하면 매일 ICS. 천식 악화 위험 낮추는 핵심 단계.
Step 3: 저용량 ICS + LABA 병용 or 중등량 ICS
→ 증상이 계속되면 LABA 추가하거나 ICS 용량 올림.
Step 4: 중등~고용량 ICS + LABA ± LTRA
→ 조절이 안 되는 경우, 병용 치료 강화. LTRA 보조 가능.
Step 5: 고용량 ICS + LABA + Biologics (anti-IgE, anti-IL5 등)
→ 중증 알레르기성, 호산구성 천식 환자 대상. 전문의에게 의뢰 필수
(C) 12세 이상 (청소년·성인 동일)
Step 1: 필요 시 저용량 ICS-formoterol (on-demand)
→ 증상 가끔일 때도 ICS 포함 치료 권장.
Step 2: 저용량 ICS 매일 or 필요 시 ICS-formoterol
→ 장기적 조절을 위해 ICS 필수.
Step 3: 저용량 ICS + LABA
→ 1차적 병용요법. 증상 및 악화 예방 효과.
Step 4: 중등~고용량 ICS + LABA ± LTRA
→ 조절 안 되는 경우 용량 증량 또는 약제 추가.
Step 5: 고용량 ICS + LABA ± Biologics
→ Omalizumab(anti-IgE), Mepolizumab(anti-IL5) 등 사용. 중증 알레르기성·호산구성 천식 환자.
– 교육: 흡입기 사용법 지도, 유발요인 회피, 예방접종, 꾸준한 추적관찰
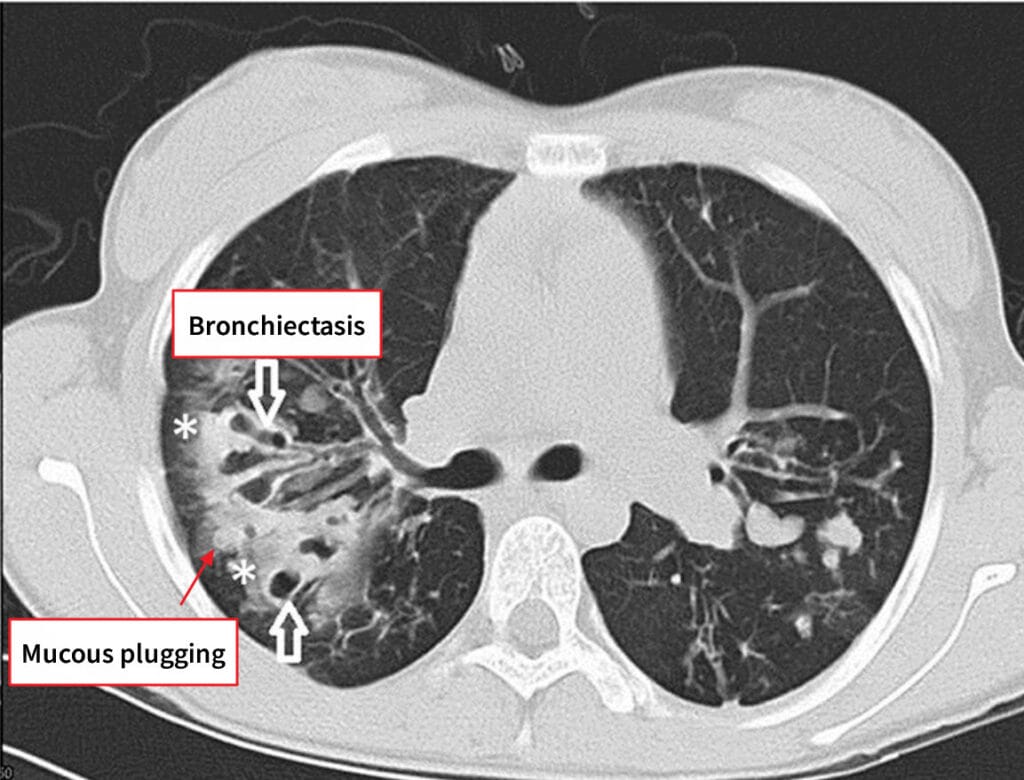
기관지확장증 (Bronchiectasis)
지속적인 화농성 객담 + 반복 감염 + 호흡곤란
정의
– 반복 감염이나 염증으로 기관지 벽이 영구적으로 확장·변형되어 기관지 배수 장애가 발생하는 질환
– 감염이 쉽게 지속되어 악순환을 일으킴

원인/위험요인
– 선천성(낭성 섬유증, 카타게너 증후군) 또는 후천성(결핵, 폐렴, 흡인, 기도 폐쇄) 원인
– 위험요인: 면역결핍, 반복 호흡기 감염, 기관지이완제 남용, 흡연
임상양상
– 만성적인 다량의 화농성 객담, 지속적 기침, 반복적인 흉부 감염
– 객혈, 호흡곤란, 천명; 신체검사에서 수포음, 곤봉지
– 활동량 감소, 피로감, 체중 감소
진단
– HRCT에서 기관지 직경이 인접 혈관보다 큰 ‘ring sign’, 벽 비후 확인
– 객담배양으로 세균 확인; 폐기능검사에서 가역적 또는 비가역적 기류제한
– 면역검사, 낭포성 섬유증 검사 등 기저 원인 평가
치료
– 기도 배출 촉진: 가래 배출법(체위배액, 진동치료), 운동, 수분 섭취
– 만성 감염 시 항생제 요법이 기본
> Pseudomonas 감염에는 흡입 Tobramycin 사용 가능
> 흡입 아지스로마이신 장기 투여로 악화 감소
(if) 급성 악화 시
– 10~14일간 경구 또는 정맥 항생제
; 동반 기관지경련 시 흡입 기관지확장제 사용
기타 치료
– 예방접종(독감·폐렴구균), 흡연 중단; 국소 질환의 경우 폐절제술 고려
– 기저 질환 치료(면역결핍 교정, 낭성 섬유증 관리) 병행
제한성 폐질환
[제한성 폐질환]
제한성 폐질환 (Restrictive Lung Disease)는 폐의 팽창이 제한되어 총폐용량과 폐활량이 감소하는 폐질환 군으로, 폐 실질뿐만 아니라 흉벽 또는 신경근육의 이상도 원인이 될 수 있습니다
[폐 유순도 (Compliance)]
“폐가 숨을 들이쉴 때 얼마나 잘 늘어나 주느냐”
폐 유순도(Pulmonary Compliance)는 폐가 얼마나 쉽게 늘어나는지를 나타내는 지표입니다.
쉽게 말해, “폐가 숨을 들이쉴 때 얼마나 잘 늘어나 주느냐”를 보는 것입니다.
- 유순도가 낮을수록: 폐가 뻣뻣하고 잘 안 늘어납니다. (ex. 폐섬유증).
- 유순도가 높을수록: 폐가 부드럽고 잘 늘어납니다.
[폐기능 검사 소견]
제한성 폐질환(Restrictive Lung Disease)은 폐의 팽창 제한으로 인해 폐용적 관련 지표가 전반적으로 감소하며, 공기 흐름에 대한 저항은 동반되지 않습니다.

간질성 폐질환
간질성 폐질환
간질 (Interstitium)이란?
- 폐포(허파꽈리) = 공기 주머니
- 간질 = 공기 주머니를 둘러싼 투명하고 얇은 비닐 랩처럼 아주 얇게 펼쳐진 조직
- 폐 안에는 공기가 드나드는 “폐포(허파꽈리)”라는 주머니들이 수백만 개 있습니다.
- 이 폐포들 사이를 연결하고, 지탱해주고, 혈관(모세혈관)과 폐포를 이어주는 아주 얇은 틀 같은 조직이 바로 간질(interstitium)입니다.
ILD 영상 소견
Interstitial Lung Disease 유형별 영상소견
- UIP → 벌집 폐 + 망상 음영 + 간유리 음영 거의 없음
- NSIP → 균일한 간유리 음영 + 망상 음영 (벌집 없음)
- OP → 폐 주변 덩어리 음영 + 이동성 병변
- AIP → 급성 광범위 간유리 음영 + 섬유화 진행
- DIP → 광범위 간유리 음영 (흡연과 관련)
대표적인 영상 소견
–벌집양(honeycombing):ILD 중 IPF (UIP)의 핵심 소견
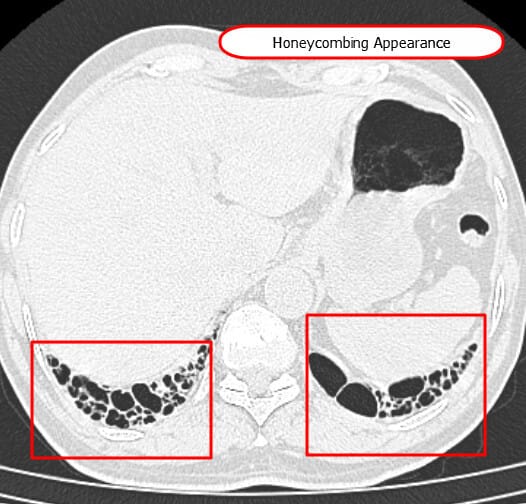

–간유리 음영(GGO): 염증 또는 초기 섬유화

–망상음영(reticulation): 만성 섬유화
–기관지확장(traction bronchiectasis): 섬유화에 의한 기관지 확장

–폐 용적 감소 (Volume Loss)
특발성 폐섬유화증 (Idiopathic Pulmonary Fibrosis, IPF)
진행성 호흡곤란 + 마른 기침 + Velcro crackles
정의
– 원인을 알 수 없는 만성 진행성 간질성 폐질환으로 폐포간 결합조직 섬유화가 특징
– ‘Honeycombing’ 패턴이 HRCT에서 나타남
원인/위험요인
– 명확한 원인은 없으나 흡연, 노령, 남성, 환경요인(금속, 목재 먼지)과 유전적 소인 연관
– 위식도역류질환, 바이러스 감염도 가능성 제기
임상양상
– 서서히 진행하는 호흡곤란과 건조한 기침; 운동 시 숨참, 피로, 체중감소
– 청진에서 Velcro crackles, 곤봉지; 급성 악화 시 급격한 호흡부전
– 다른 장기 침범은 드물지만 폐 고혈압 합병 가능
진단
– HRCT에서 기저부와 말초부 우세의 망상음영과 벌집모양(honeycombing) 확인
– 폐기능검사: 제한성 환기 장애와 확산능(DLCO) 감소
– 혈청 자가항체 검사, BAL, 폐생검으로 다른 ILD 배제 (다학제 평가 권고)


치료
– 항섬유화제인 Nintedanib 과 Pirfenidone이 폐기능 감소 속도를 늦춤
– 산소요법, 폐재활, 예방접종 및 영양 관리로 증상 완화
– GERD 동반 시 PPI 투여
– 급성 악화 시 고용량 스테로이드 사용 고려
– 진행된 환자는 폐이식 평가; 금연과 환경노출 회피가 중요
사르코이드증 (Sarcoidosis)
무증상 또는 기침·호흡곤란 + 양측 흉부 림프절 비대 + 비건락성 육아종
정의
– 다양한 장기에 비건락성 육아종이 형성되는 원인 불명의 전신성 염증성 질환
– 폐와 림프절 침범이 가장 흔하지만 눈, 피부, 심장 등도 침범 가능
원인/위험요인
– 정확한 원인은 미상; 유전적 소인과 환경 항원 노출이 상호작용
– 위험요인: 20~40대, 여성, 아프리카계 인구에서 높음
임상양상
– 50% 이상 무증상; 증상이 있는 경우 기침, 호흡곤란, 흉통, 피로
– 피부 침범 시 결절홍반
_ 눈 침범 시 포도막염
– 관절통과 발열
– 일부 환자는 심장 부정맥이나 신경계 증상
진단
– 흉부 X선에서 양측 폐문 림프절 비대; HRCT에서 육아종성 결절
– 조직검사에서 비건락성 육아종 확인; 결핵 등 다른 원인 배제
– 혈청 ACE 상승, 칼슘 증가, BAL CD4/CD8 비율 상승 등 보조지표

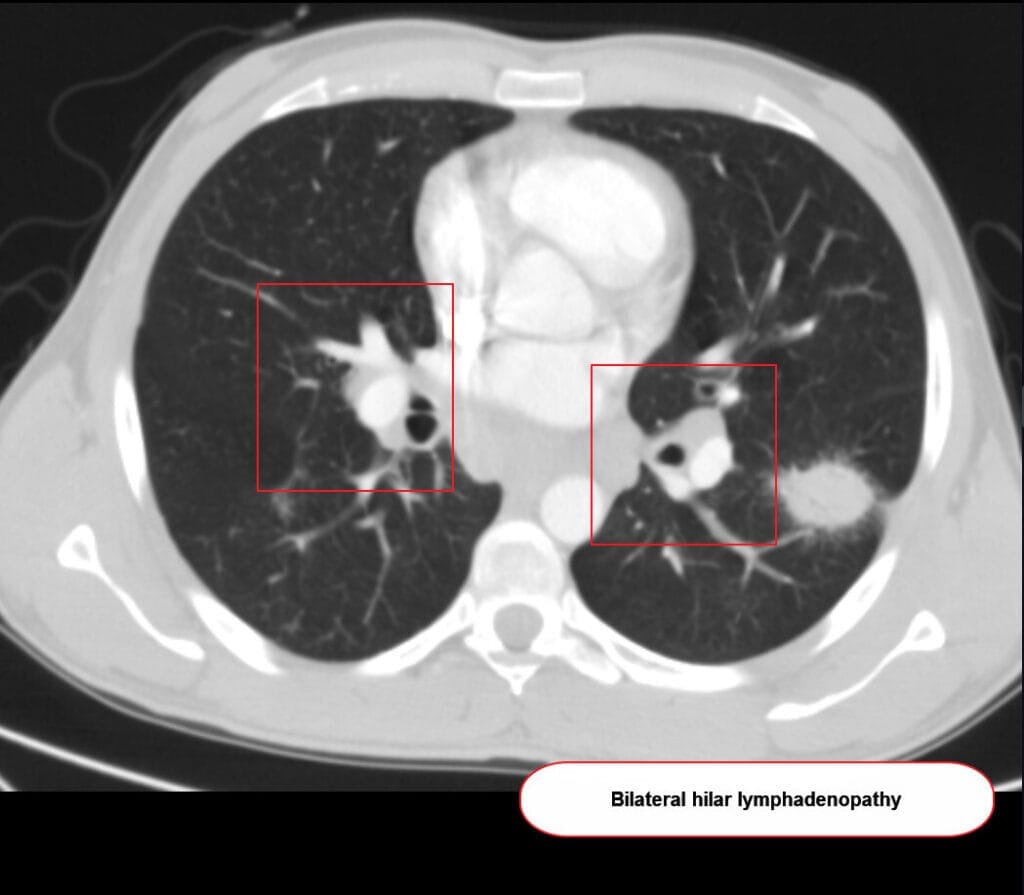

Hacking C, Sarcoidosis. Case study, Radiopaedia.org (Accessed on 01 May 2025) https://doi.org/10.53347/rID-38391
치료
(A) 증상 없거나 경증이면 경과 관찰; 많은 경우 수개월 내 자연 호전
(B) 증상이 심하거나 장기 기능 손상 우려 시 전신 코르티코스테로이드 투여
– 1차치료 6~12개월에 걸쳐 서서히 감량
– if) 스테로이드 부작용 또는 재발 시 면역억제제(메토트렉세이트, 아자티오프린) 사용
– 항 TNFα 제제는 난치성 경우 고려
– 모든 환자에서 금연, 규칙적 운동, 정기적 추적관찰이 중요
규폐증 (Silicosis)
실리카 노출력 + 기침·호흡곤란 + 상엽 결절성 음영
정의
– 석재 채굴, 사암 절단, 모래분사 등에서 생성되는 결정성 실리카 먼지(Silicate dust) 를 흡입해 발생하는 직업성 폐질환
– 흉부 CT에서 상엽 주위 결절성 섬유화가 특징
원인/위험요인
– 장기간 고농도 실리카 노출이 주요 원인; 모래분사, 광산 작업, 주조업 종사자
– 흡연, 결핵 병력, 작업장 보호장비 미사용이 위험요인
임상양상
– 서서히 진행하는 기침, 호흡곤란, 흉통; 초기에는 무증상
– 진행된 경우 피로, 체중 감소, 청색증; X선상 상엽 우세의 작은 결절
– 규폐증은 결핵 위험을 높임
진단
– 직업력 확인; 흉부 X선/CT에서 규칙적 결절과 ‘Eggshell shape’의 림프절 석회화


Prat Matifoll A, Silicosis – egg shell nodal calcification. Case study, Radiopaedia.org (Accessed on 30 Aug 2025) https://doi.org/10.53347/rID-32491
– 폐기능검사: 제한성 또는 폐쇄성 패턴;
– 필요 시 BAL 및 폐생검으로 진단 확정
– 결핵 검사(TST/IGRA) 병행
치료
– 특이적 치료는 없음; 가장 중요한 것은 노출 중단과 작업환경 개선
(A) 증상 완화: 기관지확장제, 흡입 스테로이드, 산소요법
(B) 합병증(폐렴, 결핵) 조기 치료
– 폐이식은 말기 질환에서 고려; 전신 건강관리(영양, 운동)와 금연 중요
– 예방: 작업장 환기 개선, 호흡보호구 착용, 주기적 건강검진 및 결핵 감시
석면폐증 (Asbestosis)
석면 노출력 + 진행성 호흡곤란 + 기저 폐야 섬유화
정의
– 장기간 석면 섬유 흡입으로 폐간질 섬유화가 진행하는 직업성 폐질환
– 폐암 및 악성 중피종 위험 증가와 연관
원인/위험요인
– 석면 광산·건설·선박수리, 보일러 절연 등에서의 지속적 석면 노출
– 흡연이 병합될 경우 악성 종양 발생 위험이 상승
임상양상
– 수십 년 간 노출 후 발생하며 점진적인 호흡곤란, 마른 기침, 피로
– 청진에서 기저부 fine crackles, 곤봉지; 흉막 두꺼워짐, 석면 플라크
– 진행되면 폐고혈압과 우심부전 동반
진단
– 직업력 확인과 흉부 CT에서 기저부 간질성 음영과 흉막 석회화 확인


Calcified Pleural Plaque
: 흉막에 석회화가 발생하여 관찰됩니다.


CT에서는 이렇게 관찰됩니다.
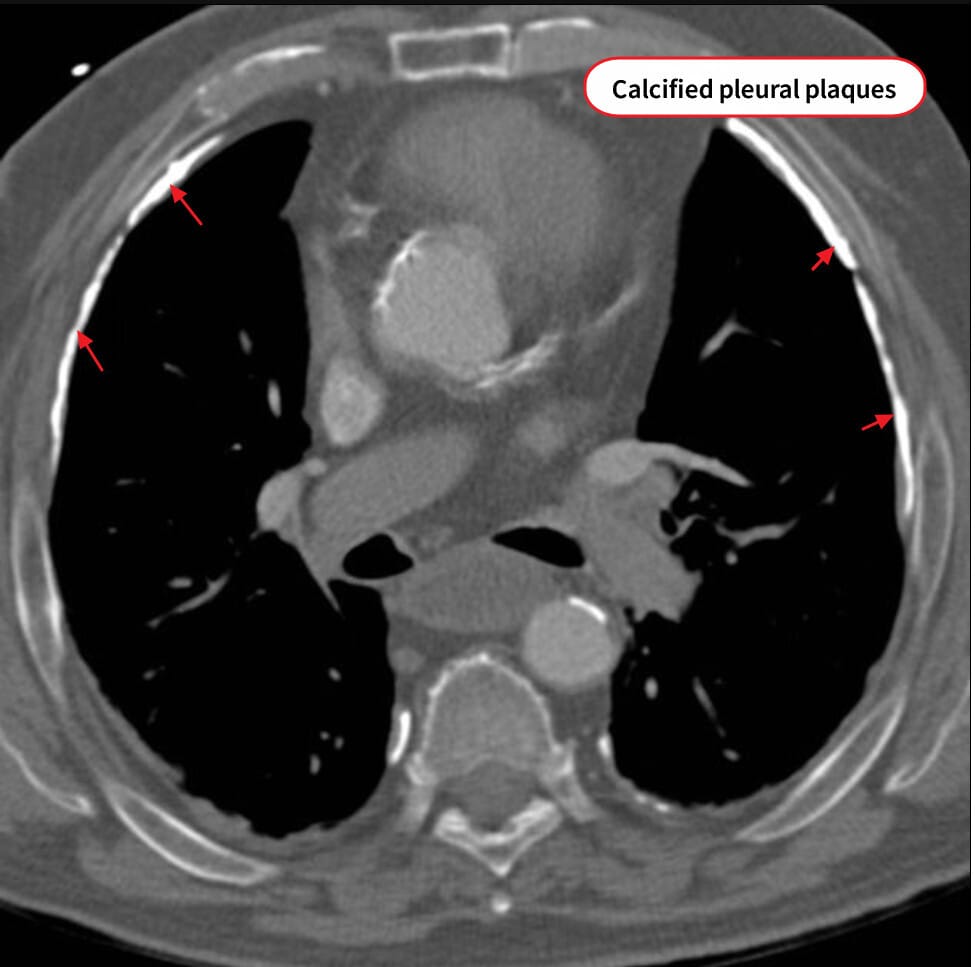

– 폐기능검사에서 제한성 장애; DLCO 감소; 암 발생 여부 확인
– 폐암 감별 위해 조직검사 고려 –석면 소체 (Asbestos bodies)
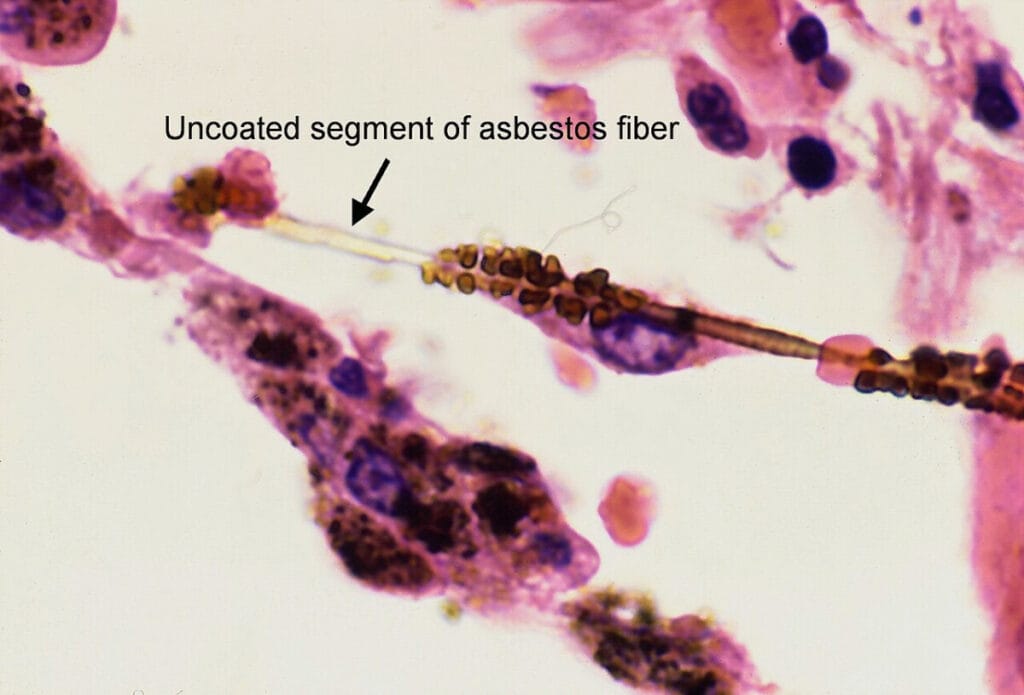
Asbestos bodies
: 철로 둘러싸인 막대 모양의 구조물로, 석면이 대식세포에 의해 부분적으로 처리되면서 철분이 침착되어 형성됨.
치료
– 특별한 치료법은 없으며 증상 완화에 초점
– 노출 중단과 금연이 가장 중요
– 산소요법, 호흡재활, 백신접종; 폐렴이나 인플루엔자 감염을 예방
– 합병증으로 발생하는 폐암·중피종에 대해서는 조기 발견과 적절한 항암 치료 진행
– 말기 호흡부전 시 폐이식 고려; 작업장 안전 규정 준수와 건강검진이 예방에 핵심
급성 호흡곤란 증후군 (Acute Respiratory Distress Syndrome, ARDS)
급성 발병 호흡부전 + 심한 저산소혈증 + 양측 폐침윤
정의
– 중증 염증으로 폐포-모세혈관 장벽이 손상되어 비심인성 폐부종과 호흡부전이 발생하는 질환
– 발병 1주 이내에 진행하며 Berlin 기준으로 분류
원인/위험요인
– 원인: 패혈증, 폐렴, 흡인, 다발성 외상, 췌장염, 수혈 관련 급성 폐손상(TRALI), COVID-19 등
– 위험요인: 알코올 중독, 흡연, 만성 간질환, 고령
임상양상
– 갑작스러운 호흡곤란과 저산소혈증이 발생하며 6–72시간 내 진행:
– 호흡수 증가, 청색증, 저혈압; 청진에서 거친 수포음
– 동반 질환(패혈증) 증상; PaO₂/FiO₂ 비율 감소
진단
– Berlin definition:
ⓐ 발병 1주 이내 / ⓑ 흉부 영상에서 양측 폐 침윤 / ⓒ 심인 부종 배제 (not cardiogenic)
/ⓓ PaO₂/FiO₂ ≤ 300 mmHg(PEEP ≥ 5 cmH₂O)

– 원인 평가 위해 심초음파, 심장카테터로 좌심실 기능 평가
– 산-염기 상태, 염증표지자, 균배양 검사를 통해 원인 파악
치료
– 지지적 치료가 핵심
: – 저용량 환기(6 mL/kg), Low tidal volume ventilation,
– 높은 PEEP
– driving pressure 최소화
– Prone positioning , 신경근 차단제, 심한 경우 체외막산소화(ECMO) 고려
– 원인 치료
: 패혈증 조절, 폐렴에 대한 항생제, 흡인 예방
– 수액 균형 관리와 혈역학적 안정 유지
; 스트레스 궤양·정맥혈전예방 프로토콜 시행
– 스테로이드 사용은 일부 경우(코로나19 ARDS)에서 유용
; 전체 환자에서 보편적 적용은 논란
혈관성 폐질환
폐고혈압 (Pulmonary Hypertension)
운동 시 호흡곤란 + 흉통·실신 + 우심부전 징후
정의
– 폐동맥 평균압이 > 20 mmHg인 상태로, 원인에 따라 5가지 그룹으로 분류
– 폐혈관 저항 증가로 우심실 부담이 증가하며 우심부전으로 진행

Blausen.com staff (29 August 2014). “Medical gallery of Blausen Medical 2014”. WikiJournal of Medicine 1 (2). doi:10.15347/WJM/2014.010. Wikidata Q44276831. ISSN 2002-4436.
폐동맥 고혈압 (Pulmonary Arterial Hypertension,PAH)
폐혈관의 구조적 또는 기능적 변화로 인해 폐순환 내 압력이 비정상적으로 상승하는 상태입니다.
원인/위험요인
– 폐동맥 고혈압(PAH): 특발성, 유전성, 약물(식욕억제제), 결합조직질환, 선천성 심질환
– 폐질환/저산소혈증(COPD, 간질성 폐질환), 좌심질환, 만성 혈전색전증도 원인이 됨
– 위험요인: 흡연, 고도, 폐섬유화, HIV, 간경변
임상양상
– 초기에는 무증상; 진행되면 운동 시 호흡곤란, 피로, 흉통, 실신
– 말기에는 하지 부종, 간종대 등 우심부전 증상
– 청진에서 폐동맥 박동 증가, 흉골 좌상연에서 강한 제2심음
진단
– 심초음파로 폐동맥압 상승 의심 시 우심도자술로 확진
– 원인 평가 위해 폐기능검사, HRCT, V/Q 스캔, 심전도·혈액검사
– vasodilator test로 혈관 반응성 평가; 산소포화도 검사
치료
– 원인별 접근: 좌심질환·폐질환에 대한 치료가 우선
– PAH 환자 중 vasoreactivity 양성 시 칼슘채널차단제 고용량 투여
> 그 외에는 엔도텔린 수용체 길항제, PDE5 억제제, 프로스타사이클린 제제 사용
– 산소요법, 이뇨제, 와파린 등 보조요법; 운동훈련과 저염식
– 좌심부 질환이나 폐질환 관련 PH에서는 혈관확장제 사용하지 않음
– 말기에는 폐이식·폐심이식 고려
폐색전증 (Pulmonary Embolism, PE)
갑작스런 호흡곤란 + 흉통·빈맥 + 혈전색전증 위험
정의
– 주로 하지 깊은 정맥의 혈전이 떨어져 나와 폐동맥을 막는 급성 폐혈전색전증
– 혈전 외에도 지방, 공기, 종양조각 등이 원인이 될 수 있음

원인/위험요인
– 주요 원인: 심부정맥혈전증(DVT); 수술 후, 장기간 부동, 임신, 암, 경구피임약, 비만
– 위험요인: 이전 PE/DVT 병력, 유전성 혈액응고질환, 흡연, 고령

Virchow’s Triad– 혈전이 잘 발생하는 상황
- 혈전은 Virchow’s Triad(정맥혈 정체, 혈관 내피 손상, 과응고 상태)가 3가지 주요 위험 요소로 작용합니다.

임상양상
– 갑작스러운 호흡곤란, 흉통, 기침, 실신
– 빈맥, 저혈압, 청색증; 심한 경우 쇼크와 급사
– 경미한 혈가래; 우심부전 소견
진단
– Wells score 또는 Geneva score로 사전확률 평가 후 D-dimer 측정
– CT 폐혈관조영술이 진단의 표준
; if) 신장 기능 제한 시 환기-관류 스캔
– 심부정맥 초음파, 심장초음파, 동맥혈가스 분석 등 보조검사


Abdrabou A, Pulmonary embolism. Case study, Radiopaedia.org (Accessed on 15 Jul 2025) https://doi.org/10.53347/rID-31937




Fischer J, Pulmonary embolism with lung infarction. Case study, Radiopaedia.org (Accessed on 15 Jul 2025) https://doi.org/10.53347/rID-12844


치료
(A) 항응고요법
: 저분자량 헤파린 또는 비경구 항응고제 시작 후-> 경구 항응고제(와파린·DOAC)로 전환
– 대량 PE로 혈역학적 불안정 시 혈전용해제 (알테플라제) 또는 수술적/카테터적 혈전 제거
– 항응고 금기 시 하대정맥 필터 삽입
– 치료기간: 3개월(유발 요인 있는 경우) 이상; 재발 위험 높으면 장기 투여
– 예후: 조기 발견·치료 시 사망률 낮지만 지연되면 치명적
폐혈관염 및 베게너 육아종증 (Pulmonary Vasculitis / Granulomatosis with Polyangiitis)
상기도·폐·신장 침범 + ANCA 양성 + 궤양성 육아종
정의
– 소혈관을 침범하는 Necrotizing Vasculitis 으로 폐·비강·신장을 주로 침범하며 비건락성 육아종 형성이 특징
– c-ANCA(PR3-ANCA) 양성 비율이 높음
원인/위험요인
– 정확한 원인 미상; 유전적·환경적 요인이 면역 체계 이상을 유발
– 위험요인: HLA-B 및 DR 유전자, 흡연, 실리카 노출
임상양상
– 초기: 비염, 부비동염, 중이염, 코피·비강 궤양 등 상기도 증상
– 폐 침범 시 기침, 흉통, 혈담, 호흡곤란; 흉부 CT에서 결절과 공동성 병변:
– 신장 침범 시 혈뇨, 단백뇨, 신기능 감소; 전신 증상으로 발열, 체중감소
진단
– 혈청 c-ANCA/PR3-ANCA 양성 여부 확인; ESR·CRP 상승
– CT에서 폐 결절; 코·폐·신장 조직검사에서 괴사성 육아종과 혈관염 확인
– 신장 기능 검사, 소변 검사; 다른 혈관염과 감별 위해 면역학적 검사


MPA vasculitis. Palmucci, S.; Inì, C.; Cosentino, S.; Fanzone, L.; Di Pietro, S.; Di Mari, A.; Galioto, F.; Tiralongo, F.; Vignigni, G.; Toscano, S.; et al. Pulmonary Vasculitides: A Radiological Review Emphasizing Parenchymal HRCT Features. Diagnostics 2021, 11, 2318. https://doi.org/10.3390/diagnostics11122318
치료
(A) 유도요법:
고용량 코르티코스테로이드 + 면역억제제(Cycophosphamide ,Rituximab 등) 병용하여 질환 활동 억제
– 이후 유지요법으로 아자티오프린, 메토트렉세이트 사용; 트리메토프림-설파메톡사졸로 Pneumocystis 감염 예방
– 심한 장기침범이나 재발성 경우 혈장분리교환, 바이오로직 제제 고려
– 조기 진단과 치료가 중요하며 지속적 추적관찰로 재발 관리
폐종양
원발성 폐암 (Primary Lung Cancer)
기침·객혈 + 체중감소 + 흡연력
정의
– 폐의 상피세포에서 발생한 악성 종양을 총칭하며 비소세포폐암(NSCLC)과 소세포폐암(SCLC)으로 나뉨
– 발생률과 사망률이 높은 암으로 조기진단이 중요
원인/위험요인
– 주된 원인: 장기간 흡연, 간접흡연, 라돈, 석면, 크롬, 니켈 등 직업적 발암물질
– 위험요인: 만성 폐질환(COPD), 가족력, 유전적 돌연변이(EGFR, ALK)
임상양상
– 지속적 기침, 객혈, 흉통, 호흡곤란, 체중감소, 쇠약
– 후두신경 침범 시 쉰 목소리; 상대정맥 증후군, 호르너 증후군 등의 국소 침범
– 일부 환자에서 부종양 증후군(SIADH, 고칼슘혈증)
진단
– 흉부 CT/PET-CT로 병변 위치와 전이 평가; 기관지내시경이나 경피적 바늘생검으로 조직 진단
– 조직학적 분류와 분자검사(EGFR, ALK, KRAS 등)로 치료 전략 결정
– 전신 스캔으로 병기(TNM) 결정; 혈액검사와 폐기능검사로 수술 가능 여부 평가
치료
– 비소세포폐암: 초기(Stage I–II)에는 수술(엽절제) 후 필요 시 보조 화학요법; 국소 진행(Stage III)에서는 동시 화학방사선 후 수술 또는 면역치료; 전이성(Stage IV)에서는 화학요법, 표적치료(EGFR/ALK 티로신키나제 억제제), 면역관문억제제 등
– 소세포폐암: 병기가 국한(Limited)일 경우 화학방사선 병합; 광범위(Extensive)일 경우 화학요법±면역치료; 예방적 두개강 방사선 시행
– 증상 완화와 삶의 질 향상을 위해 palliative care 포함; 금연과 조기 검진이 예방에 중요
비소세포폐암 (Non-Small Cell Lung Cancer, NSCLC)
대부분의 폐암 + 수술 가능한 초기 병기 + 표적치료 가능
정의
– 폐암의 약 85%를 차지하는 종양군으로 선암, 편평세포암, 대세포암 등을 포함
– 상대적으로 성장 속도가 느리고 초기 수술로 완치 가능성이 있음
원인/위험요인
– 흡연과 직업적 발암물질 노출, 라돈, 유전자 변이(EGFR, ALK)
– 위험요인: 만성 폐질환, 이전 흉부 방사선 치료, 가족력
임상양상
– 비특이적 기침, 객혈, 흉통, 체중감소, 호흡곤란
– 선암은 주변부에 위치하여 증상이 늦게 나타나며, 편평세포암은 중심부에 위치해 기침·객혈이 흔함
– 부신·뇌 전이 시 부신 기능저하, 두통·신경 증상
진단
– CT와 PET-CT로 병변 위치·전이 확인 후 조직검사로 확진
– 병기 결정(TNM)과 동시에 EGFR, ALK, KRAS 등 유전자 검사 시행
– 폐기능검사 및 심장평가로 수술 가능 여부 판단


치료
(a) 1·2기: 외과적 절제(엽절제) 후 병리 결과에 따라 보조 화학요법
(b) 3기: CCRT(동시 화학·방사선) 치료 후 수술 또는 면역치료(면역관문억제제) 진행
(c) 4기: 화학요법, 면역요법, 표적치료(EGFR 티로신키나제 억제제, ALK 억제제 등) 선택
– 전신적 증상 완화를 위한 완화치료 병행; 금연 및 생활습관 개선 권장
NSCLC의 Stage
https://www.cancerresearchuk.org/about-cancer/lung-cancer/stages-types/stages
1기 (Stage I)
초기 단계, 폐 안에만 암이 존재
- T1~T2, N0, M0
- 암이 폐의 일부분에만 존재하며, 림프절 전이 없음
- 1A기: 종양 ≤ 3cm
- 1B기: 종양이 3~4cm
- 아직 퍼지지 않은 조기 폐암으로, 수술로 완치 가능성 높음

2기 (Stage II)
폐 안에 있지만, 일부 주변 조직 또는 림프절 침범
- T2~T3, N0 또는 N1, M0
- 2A기: 종양이 4~5cm 또는 작은 림프절 전이
- 2B기: 종양이 5~7cm이거나 흉막·횡격막 침범 또는 폐문부 림프절 침범
- 종양이 커지거나 가까운 림프절까지 전이된 상태
- 수술 가능, 이후 재발 방지를 위해 보조항암치료 필요
Stage 2A

Stage 2B
-> 5가지 중 하나





3기 (Stage III)
국소 진행암, 폐 바깥 림프절까지 침범
- 3A기: 같은 쪽 폐의 림프절까지 전이
- 3B기: 반대쪽 림프절 또는 종격동(가슴 중심부) 구조 침범
- 3C기: 양쪽 폐 림프절 침범, 다발성 병변
- 수술이 어려운 경우 많음
- 일반적으로 동시항암방사선치료 후 면역치료(Duvalumab) 적용
Stage 3A






Stage 3B






Stage 3C




4기 (Stage IV)
전이암, 폐 외 장기로 전이
- 모든 T, 모든 N, M1
- 4A기: 반대쪽 폐, 흉막, 심낭 또는 단일 원격 전이 (ex. 뇌, 간)
- 4B기: 다발성 원격 전이 (ex. 간 + 부신 + 뇌 등)
- 면역항암제, 표적치료제, 항암화학요법 조합하여 사용
Stage 4A


Stage 4B

선암 (Adenocarcinoma)
비소세포폐암 중 가장 흔함 + 비흡연자에서 많음 + 표적치료
정의
– 세기관지 원위부 또는 폐포 상피에서 기원하는 비소세포폐암의 한 아형
– 폐 말초부에 위치하는 경우가 많으며 비흡연자와 여성에서 흔함
원인/위험요인
– 흡연, 라돈, 석면, 유전자 돌연변이(EGFR, ALK)
– 만성 흉부 염증, 폐섬유화, 가족력
임상양상
– 초기에는 무증상; 진행 시 기침, 객혈, 흉통, 호흡곤란, 체중감소
– 조기 전이(뇌, 뼈, 간)가 흔하여 다양한 전신 증상 발생
– 호르몬성(paraneoplastic) 증후군은 드묾
진단
– CT/PET-CT에서 말초 결절 확인; 경피적 생검으로 조직학적 확진
– 표적치료 가능성 판단 위해 EGFR, ALK, ROS1, BRAF 등 유전자 검사
– 병기 평가 후 수술 및 기타 치료 결정
치료
– Stage I–II에서는 수술적 절제와 보조 화학요법; 재발 위험 높은 경우 보조 표적치료
– 전이성 또는 재발성 질환에서는 표적치료(EGFR·ALK 억제제), 면역요법(anti-PD-1/PD-L1), 화학요법 복합 사용
– 뇌·뼈 전이 시 방사선 치료; 전신 증상 완화 위한 지지요법 병행
편평세포암 (Squamous Cell Carcinoma)
흡연과 강한 연관 + 중심부 종괴 + PTHrP로 고칼슘혈증
정의
– 기관지 상피의 편평세포가 비정상적으로 증식하여 형성되는 NSCLC의 한 유형
– 종종 기관지 중심부에 발생하여 기관지 폐색을 초래
원인/위험요인
– 흡연이 가장 큰 위험요인; 석면, 라돈, 크롬 등도 관련
– 만성 폐질환(COPD), 방사선 노출, 영양 결핍
임상양상
– 기침, 객혈, 흉통, 호흡곤란; 종양이 기관지를 막아 폐렴이나 무기폐 발생
– PTH-related peptide 분비로 고칼슘혈증 발생 가능
– 영상에서 중심부 공동성 종괴; 늑골 침범 시 흉벽 통증
진단
– 기관지 내시경으로 종괴 확인 후 조직검사
– CT/PET-CT로 병기와 주변 조직 침범 평가; 뼈 스캔
– 병리학적으로 각질형성 세포와 진주모양 구조가 특징
치료
– Stage I–II: 수술 , 보조 화학요법
– Stage III: CCRT , 수술 가능 여부는 종양 위치·환자 상태에 따라 결정
– Stage IV: 화학요법·면역요법 적용; 표적치료 효과는 제한적이나 PD-L1 억제제 사용 가능
– 금연과 합병증 관리가 중요
소세포폐암 (Small Cell Lung Cancer, SCLC)
빠른 성장·전이 + 중심부 종괴 + 호르몬 분비
정의
– 신경내분비 세포에서 기원하는 높은 악성도 폐암; 흡연과 강한 연관
– 빠르게 성장하고 조기 원격전이를 일으켜 치료가 어렵다
원인/위험요인
– 장기간 흡연이 압도적으로 큰 요인
– 라돈, 유전 요인, 방사선 노출 등이 추가 요인
임상양상
– 지속적인 기침, 호흡곤란, 체중 감소; 종종 중심부에 위치해 기관지 폐색과 객혈
– SIADH, Cushing 증후군, Lambert–Eaton 증후군 등 부종양 증후군 빈발
– 조기 뇌·간·뼈 전이로 두통, 간비대, 골통증 발생
진단
– CT·PET-CT로 종괴와 전이 평가; 기관지내시경 또는 경피적 바늘생검으로 조직 채취
– 주로 폐 중심부에 발견, 종격동 림프절 비대 동반

– 병기는 국한(Limited)과 광범위(Extensive)로 구분; 뇌 MRI·골수검사, PET-CT 로 전이 평가

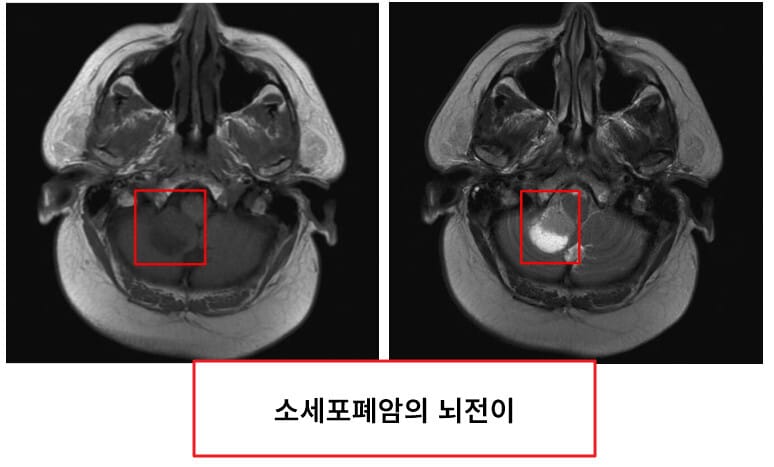
치료
– Limited Stage: Platinum 기반 화학요법(에토포사이드+cisplatin)과 흉부 방사선치료 병합, 치료 후 예방적 두개강 방사선 시행
– Extensive Stage: CTx (플래티넘+에토포사이드) ± 면역관문억제제(atezolizumab, durvalumab); 흉부 방사선은 증상 조절용
– 수술은 극초기(stage T1-2N0M0)에서만 일부 시행
– 예후가 불량하므로 적극적인 금연, 증상 완화 및 완화의료 연계가 중요
폐 전이암 (Metastatic Lung Cancer)
전신 전이 증상 + 원발암 병력 + 다발성 폐결절
정의
– 다른 장기의 암이 폐로 전이된 상태이거나 폐암이 전신으로 퍼진 상태(Stage IV)
– 폐가 혈류가 풍부하여 전이가 흔히 일어남
원인/위험요인
– 유방암, 대장암, 신장암, 간암, 골육종 등 다양한 원발암
– 위험요인: 진행된 원발암, 림프계 전이, 면역 억제
임상양상
– 기침, 호흡곤란, 흉통, 객혈; 때로 무증상
– 전신 증상: 체중감소, 피로, 식욕부진, 야간 발한
– 원발암에 따른 합병증(예: 뇌전이 시 두통, 경련)
진단
– CT/PET-CT에서 다발성 결절 또는 흉막 침윤 확인
– 원발암의 조직학적 진단 이미 존재하는 경우 전이 암임을 추정; 필요 시 폐 결절 생검
– 전신 스테이징으로 치료 계획 수립
치료
– 주치료는 완화적·체계적 치료: 원발암 종류와 분자표지자에 따라 화학요법, 표적치료, 면역요법 병용
– 국소적 증상 완화를 위해 방사선치료, 흉수 배액, 통증 조절
– 수술적 절제는 드문 경우(단일 전이병변)에서 고려
– 환자와 가족을 위한 완화의료 서비스 제공; 삶의 질 유지가 목표
양성 폐종양 (Benign Pulmonary Tumors)
무증상 발견 + 단일 둥근 음영 + 수술로 완치 가능
정의
– 악성 변화가 없는 비종양성 또는 양성 종양으로, 가장 흔한 유형은 폐 과오종(hamartoma)
– 우연히 발견되는 경우가 많으며 악성 종양과 구별이 필요
원인/위험요인
– 선천적 기형, 염증 후 반흔, 과오성 성장 등이 추정 원인
– 위험요인은 명확하지 않으나 흡연자에서도 우연히 발견될 수 있음
임상양상
– 대부분 무증상; 큰 종양은 기침, 흉통, 객혈 등 발생 가능
– 영상에서 원형 또는 타원형의 경계가 명확한 결절
진단
– 흉부 CT와 PET-CT로 악성 의심 여부 평가; 성장 속도 관찰
– 필요 시 경피적 또는 내시경적 조직검사로 확진
– 폐색전증·감염 등 다른 질환 감별
치료
– (a) 증상이 없고 크기가 작다면 관찰
– (b) 증상이 있거나 성장하는 경우 수술적 절제(wedge resection)
– 완전 절제하면 추가 치료 필요 없음
폐 절제 후 합병증 최소화 위해 흉강경 수술 적용 가능
– 호흡기 증상 지속 시 다른 질환 배제 필요
흉막 질환
기흉 (Pneumothorax)
갑작스런 가슴 통증 + 호흡곤란 + 흡기성 천명 없음
정의
– 공기가 흉막강에 누출되어 폐가 부분 또는 완전히 허탈되는 상태
– 자연기흉(원발성·이차성), 외상성, 의료행위성, 긴장성 기흉으로 분류

원인/위험요인
– 원발성: 폐질환 없는 젊은 남성에서 흡연과 소기포(bleb) 파열로 발생
– 이차성: COPD, 천식, 결핵, 낭성 섬유증, 폐섬유화증 등 기저 폐질환
– 외상성: 흉부 외상, 의료 시술(중심정맥삽입), 기계환기
임상양상
– 갑작스러운 가슴 통증과 호흡곤란; 호흡음 감소, 고음공명
– 긴장성 기흉에서는 저혈압, 빈맥, 정맥 울혈, 기도 편위 등으로 응급 처치 필요
– 말초 산소포화도 감소, 불안
진단
– 흉부 X선에서 공기-폐 경계선 (Pleural Line) 확인; CT는 미세 기흉 및 원인 병변 평가

Ballinger J, Pneumothorax: inspiratory and expiratory films. Case study, Radiopaedia.org (Accessed on 23 Mar 2025) https://doi.org/10.53347/rID-23725

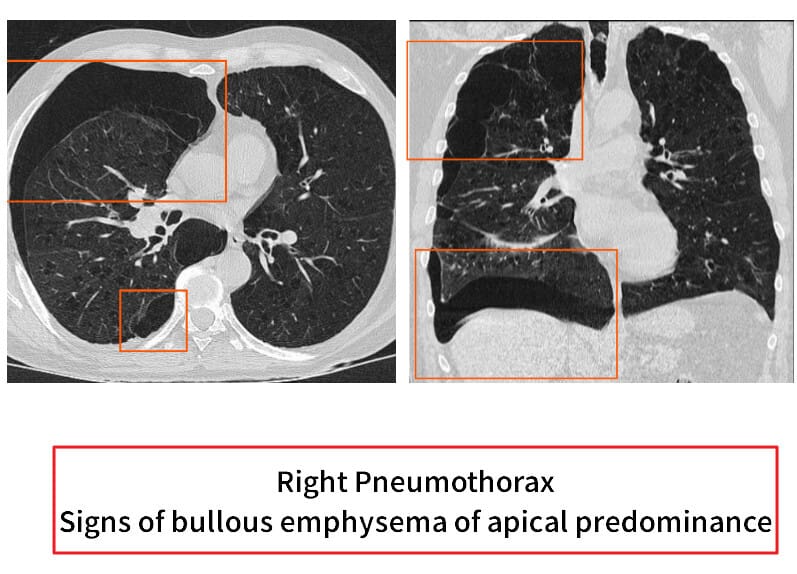
– 초음파 FAST(Pneumothorax sign)로 신속 진단 가능
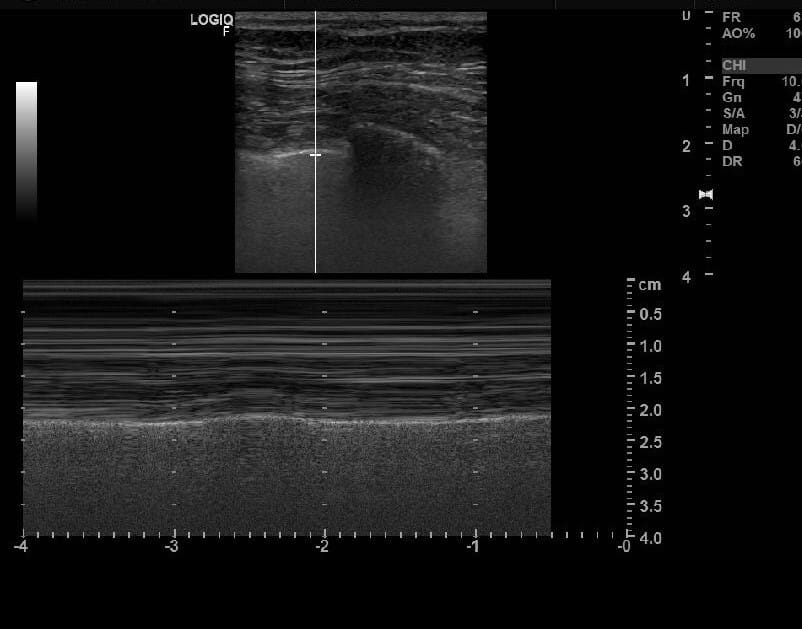
기흉의 초음파 소견 (M-mode)

- Seashore sign : 정상 소견 , 파도 모양 (~~~)
- Barcode Sign : 비정상 소견, 바코드 모양 (===)
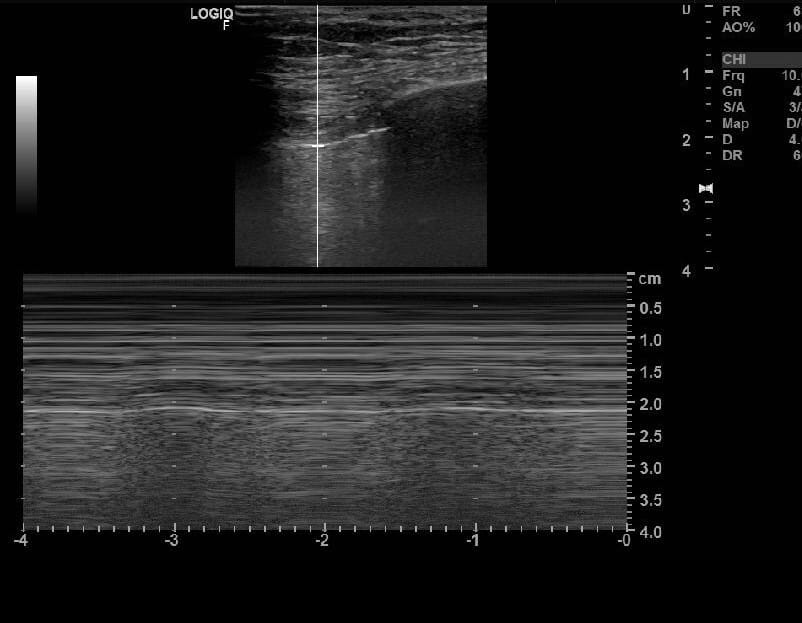
– 동반 외상·질환 여부 평가
치료
(A) 기흉이 작고 안정적이면 산소 공급과 외래 관찰
(B) 증상 있거나 폐 허탈 비율 > 15~20%: 바늘 흡인 또는 흉관 삽입
(C) 긴장성 기흉: 바늘 감압술 ( 즉시 2번째 늑간부에 바늘 감압 후 흉관 삽입)
(D) 재발 잦거나 양측 기흉
: 흉강경을 통한 폐포 절제 및 흉막유착술 시행
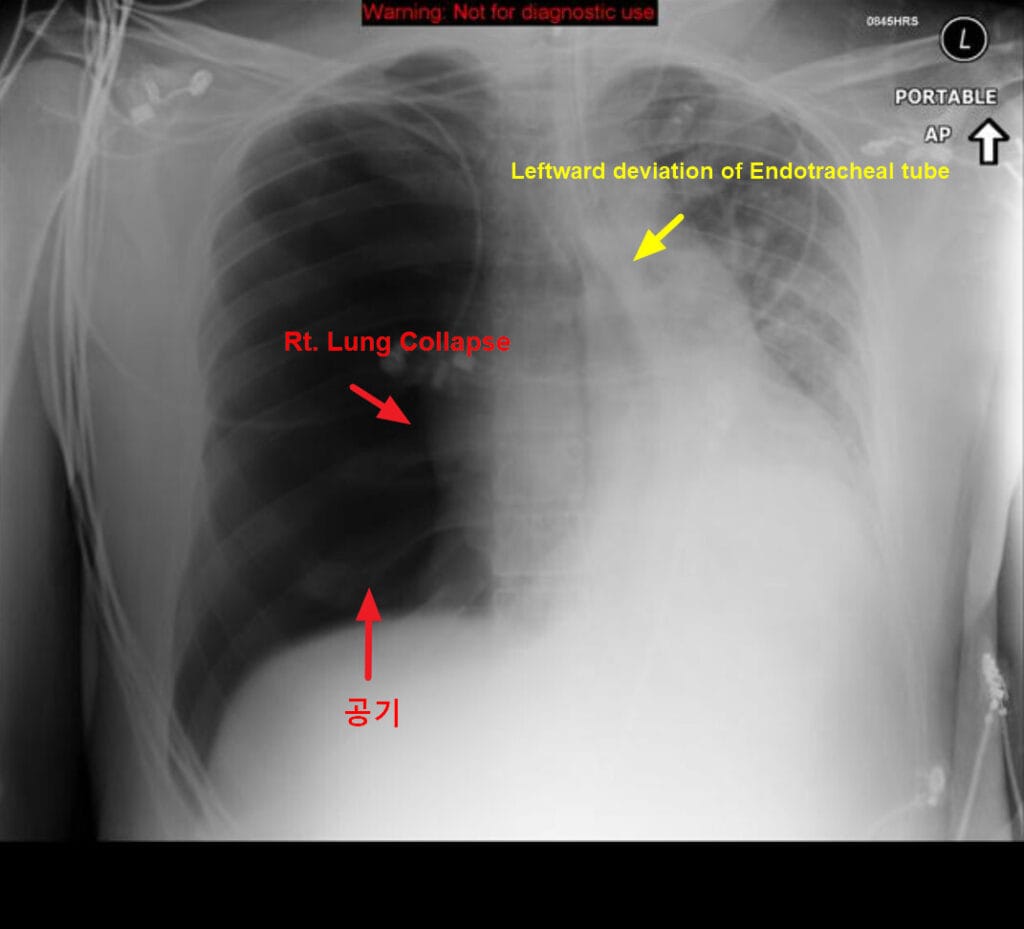
긴장성 기흉 (Tension Pneumothorax)
– 한쪽 흉강 내 공기가 일방향으로 축적되어 종격동이 반대편으로 밀림
– 특징: 호흡곤란, 저혈압, 편측 호흡음 소실
– 응급상황: 즉각적 바늘 감압 후 흉관 삽입 필요
[정의]
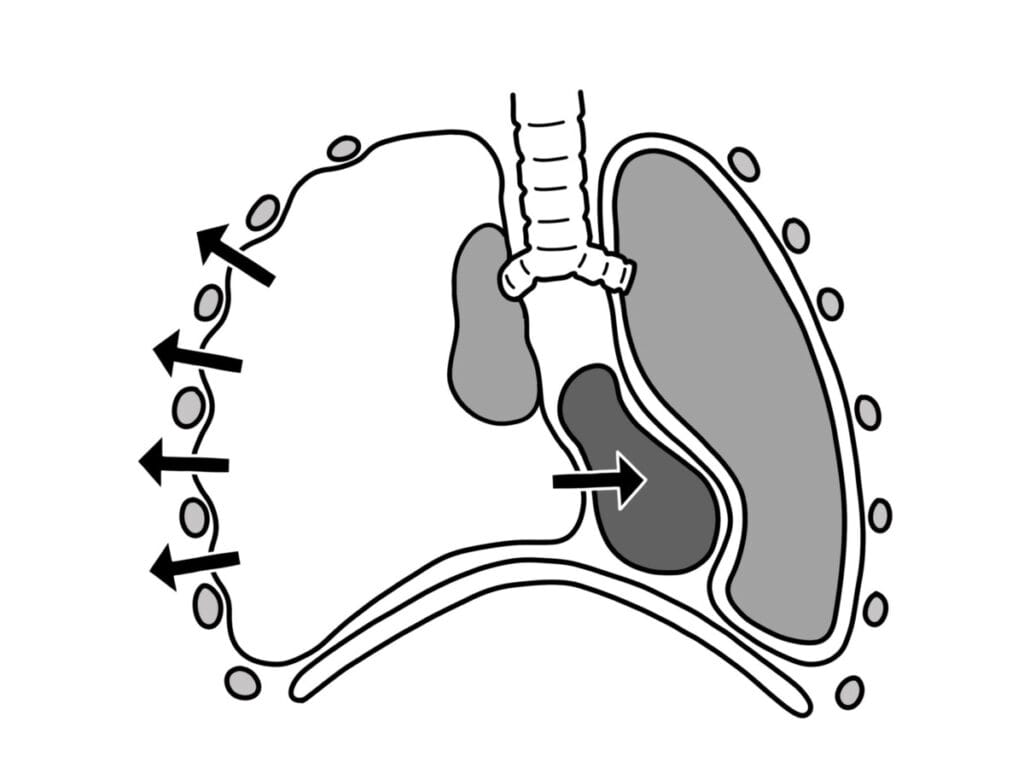
– 긴장성 기흉은 흉막강 내 공기가 흡기 시 들어오지만 호기 시 빠져나가지 못해 점차 압력이 상승하는 상태입니다.
– 그 결과 폐가 압박되어 허탈되고, 종격동이 반대편으로 이동하면서 심정맥 환류 감소 → 저혈압과 쇼크로 이어집니다.
긴장성 기흉 (Tension Pneumothorax)

- 공기가 들어가 심장까지 압박하는 상태를 말합니다. 대표적인 응급 질환으로, 신속한 바늘 감압술을 필요로 합니다
[원인/위험요인]
– 가장 흔한 원인은 외상성 폐 손상 (교통사고, 총상, 흉부외상)
– 인공호흡기 사용 중 압력성 손상(barotrauma)
– 자발성 기흉이 진행하여 긴장성으로 악화되는 경우
[임상양상]
– 대표 증상: 급성 호흡곤란, 흉통
– 신체소견: 환측 호흡음 소실, 과공명음, 기관 편위(반대측으로 이동), 경정맥 확장, 저혈압
– 심한 경우 청색증, 의식 저하, 심정지로 진행
[진단]
– 임상적으로 진단: 응급상황에서는 영상검사 기다리지 않음
– 흉부 X-ray: 기흉 + 종격동 반대측 편위, 횡격막 하강
– 초음파(POCUS): 폐 sliding sign 소실 확인 가능
긴장성 기흉의 종격동 편위와 폐허탈 소견을 간결하게 설명한 그림이 있어 가져와봤습니다 🙂
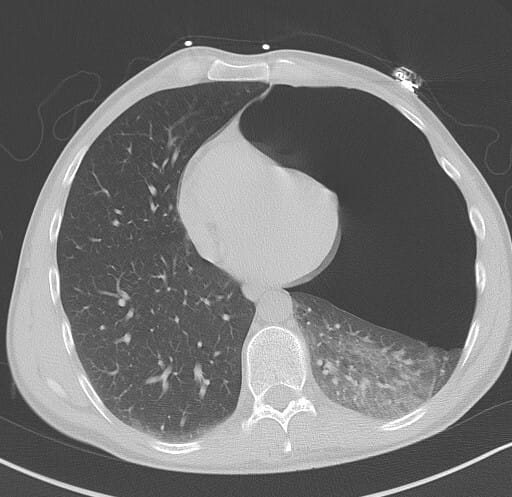
CT에선 이렇게 보입니다.
[치료]
– 치료의 목표는 즉각적인 흉강 내 압력 해소입니다.
– 1차 처치: 바늘 감압(needle decompression) — 제2늑간, 쇄골 중앙선(MCL)에 14~16G 바늘 삽입
– 이후 반드시 흉관삽관(chest tube insertion) — 제5늑간, 액와중간선(MAL)
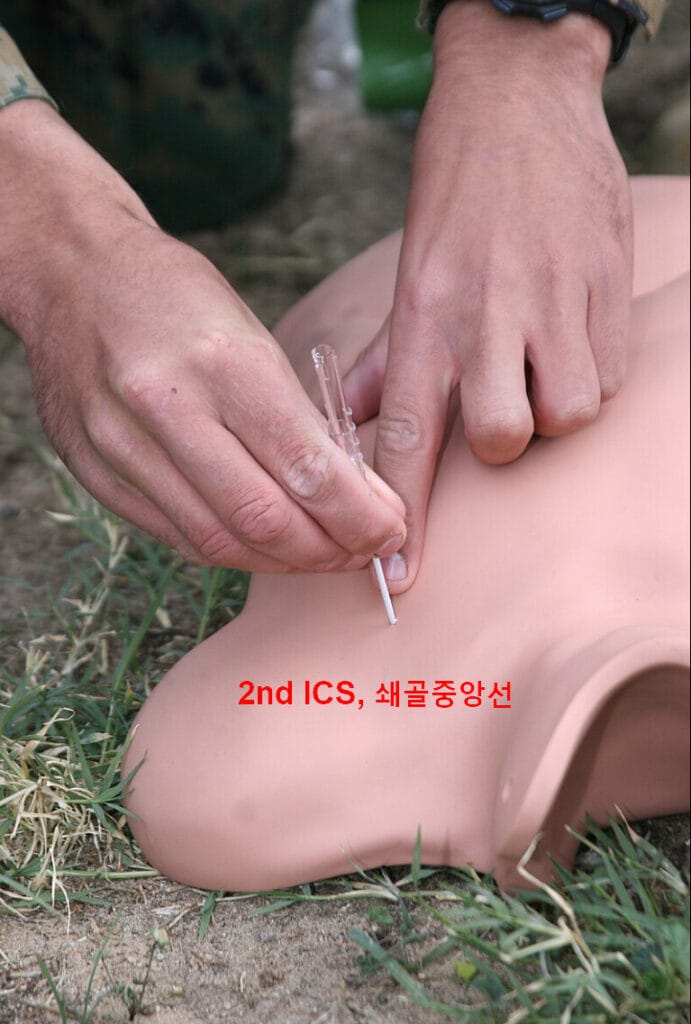
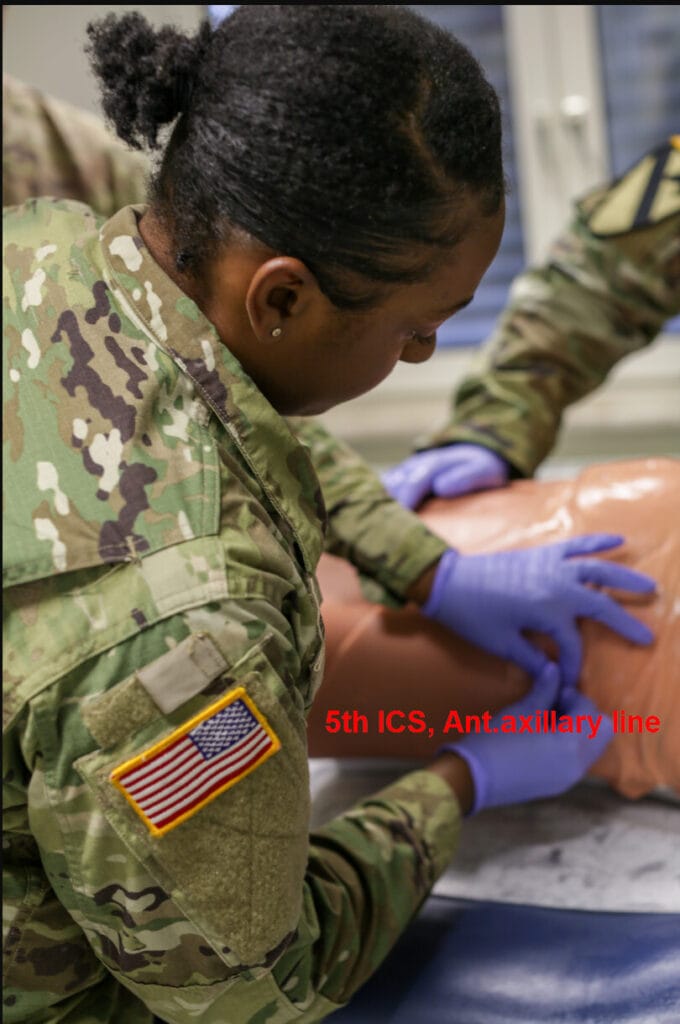
– 산소 공급, 활력징후 안정화, 필요 시 인공호흡기 관리
흉막삼출 (Pleural Effusion)
호흡곤란·흉통 + 흉부 X선상 액체음영 + Light 기준
정의
– 흉막강에 체액이 과도하게 축적된 상태로, 전신 또는 국소 질환의 표지
– 단백질 함량에 따라 누출성(transudate)과 삼출성(exudate)으로 구분
원인/위험요인
– 누출성: 심부전, 간경변, 신증후군, 저알부민혈증
– 삼출성: 폐렴, 결핵, 악성종양, 폐색전증, 류마티스 질환
– 위험요인: 만성질환, 흉부 수술, 암
임상양상
– 호흡곤란, 흉막통, 기침, 체위 변화 시 호흡곤란 악화
– 신체검사에서 타진음 감소, 청진 시 호흡음 감소
– 대량 삼출은 폐허탈과 동맥저산소증 유발
진단
– 흉부 X선/CT/초음파로 액체 확인; 초음파는 안전한 흉수 천자 위치 설정에 도움
– 흉수 천자 후 Light criteria로 누출·삼출 구분
– 삼출성 흉수의 경우 화학 분석(단백질, LDH, pH, 포도당), 세포학, 그람염색 및 배양 시행
치료
– 누출성: 원인 질환 치료(심부전 시 이뇨제, 간경변 시 알부민 투여 등); 대부분 배액 필요 없음
– 삼출성: 폐렴성 흉수 또는 농흉은 항생제와 흉관 삽입; 악성 흉수는 경피적 흉수배액 후 흉막유착술 또는 지속 배액관 삽입
– 반복 재발 시 흉막강 내 카테터 삽입; 결핵성 흉수는 항결핵제 6개월 이상 투여
– 각 경우 원인 치료와 동반되는 증상 관리(진통제, 호흡재활) 중요
흉막염 (Pleuritis)
흉막통 + 호흡·기침 시 악화 + 마찰음
정의
– 폐와 흉벽을 싸는 흉막의 염증으로 sharp한 흉통을 일으키는 상태
– 감염, 자가면역, 폐색전증, 외상 등 다양한 원인이 있음
원인/위험요인
– 바이러스성 상기도 감염(가장 흔함), 세균성 폐렴, 결핵, 폐색전증, 류마티스 질환, 흉벽 외상
– 위험요인: 흡연, 면역저하, 폐질환, 장기간 침상 생활
임상양상
– 날카로운 흉통이 기침·심호흡 시 악화되고 얕은 호흡으로 덜해짐
– 발열과 기침, 호흡곤란을 동반할 수 있으며 흉막 마찰음이 들림
– 흉막 삼출이나 폐렴과 연관 시 전신 증상 나타남
진단
– 병력과 이학적 검사; 흉부 X선·CT로 기저 질환 확인
– 혈액검사(염증 표지자, 심근효소), 심전도, D-dimer로 다른 질환 감별
– 흉수 천자 결과 분석 시 삼출성인지 여부 판단
치료
– 통증 조절이 핵심: NSAIDs(인도메타신, 이부프로펜)이 1차 치료
– 기침 억제제 및 호흡운동으로 흉막유착 예방; 장기간 통증 시 아편유사제 고려
– 원인 치료: 폐렴에는 항생제, 폐색전증에는 항응고제, 자가면역 질환에는 스테로이드
– 흉막삼출 동반 시 적절한 배액; 호흡 곤란 및 통증이 심할 경우 입원하여 관리
폐기능 이상
폐쇄성 수면 무호흡증 (Obstructive Sleep Apnea, OSA)
심한 코골이 + 수면 중 호흡 정지 + 주간 졸림
정의
– 수면 중 상기도가 반복적으로 폐쇄되어 호흡이 멈추거나 얕아지는 질환
– 자주 깨거나 산소포화도가 떨어지며 심혈관질환 위험이 증가

원인/위험요인
– 비만, 목둘레 증가, 턱 구조 이상, 편도비대, 갑상선 기능저하
– 알코올·수면제 사용, 흡연, 남성·중년 연령, 가족력
임상양상
– 큰 코골이, 밤동안 호흡정지·숨이 막히는 느낌, 빈번한 각성, 주간 졸림
– 집중력 저하, 두통, 기분 변화; 동반 고혈압, 부정맥, 심혈관 질환
진단
– 수면다원검사(polysomnography)에서 AHI(시간당 무호흡/저호흡)≥ 5
– 가정용 수면검사로 간단한 선별 가능; 신체검사에서 BMI, 목둘레 측정
– 동반 질환(고혈압, 심부전, 뇌졸중) 평가


치료
– 생활습관 수정: 체중 감량, 금주, 금연, 옆으로 자는 자세, 코막힘 치료
– CPAP(지속적 양압호흡) 기계가 1차 치료로 기도 폐쇄를 방지. 매일 밤 사용 시 효과적
– 경구 장치(턱 전진 장치)는 경증~중등도 OSA에 사용; 소아에서는 편도·아데노이드 절제술
– 심한 경우 또는 CPAP 불내성 시 UPPP, 상·하악 전진술 등 수술 고려; 중앙성 수면무호흡증과 감별 필요
– 치료하지 않으면 심혈관질환·뇌졸중 위험 증가
중추성 수면 무호흡증 (Central Sleep Apnea, CSA)
호흡노력 부족 + 무호흡 에피소드 + 심부전·뇌질환 병력
정의
– 뇌간의 호흡중추가 일시적으로 호흡 자극을 생성하지 못하여 호흡노력이 중단되는 수면 장애
– 기도 폐쇄가 아닌 호흡 신호의 부재가 원인
원인/위험요인
– 울혈성 심부전, 뇌졸중, 척수손상, 고산병, 아편계 약물 사용, 신경퇴행성 질환
– 체중 감소, 남성, 고령
임상양상
– 반복적인 무호흡·저호흡 에피소드, 수면 중 갑작스런 각성, 주간 졸림
– 동반 심부전 환자에서 Cheyne–Stokes 호흡 패턴; 불면증과 두통
– 동반 증상으로 야간 호흡곤란, 심계항진
진단
– 수면다원검사에서 호흡 노력 없이 호흡 흐름이 중단되는 무호흡 확인
– 심초음파로 심부전 평가; 신경학적 검사로 중추질환 여부 확인
– 약물과 동반 질환 평가
치료
– 원인 교정: 심부전 치료 최적화, 아편제 감량, 고산병 적응 또는 하산
– 양압기 치료: CPAP 또는 ASV(Adaptive Servo-Ventilation) 사용; 심부전 환자에서는 ASV 사용에 주의 필요
– 산소요법, 경구 약물(아세타졸아미드) 사용 가능
– 심한 경우 횡격막 신경자극기 삽입 고려; 지속적 모니터링과 수면위생 개선
과호흡 증후군 (Hyperventilation Syndrome)
빠르고 깊은 호흡 + 말초저림·어지럼 + 스트레스 관련
정의
– 불안·스트레스 등으로 과도한 호흡을 하여 CO₂가 과도하게 배출되어 호흡 알칼리증을 유발하는 상태
– 급성 또는 만성 형태로 나타나며 기능성 호흡 장애로 분류
원인/위험요인
– 정신적 스트레스, 공황장애, 통증, 고체온, 대사성 산증 보상 반응
– 위험요인: 불안 성향, 우울증, 카페인 과다, 청소년·젊은 여성
임상양상
– 호흡이 빠르고 깊음, 흉부 압박감, 현기증, 빛 번짐, 손발 저림, 입 주위 감각 이상
– 심계항진, 불안, 실신감; 만성형에서는 운동 시 호흡곤란 느끼지만 폐기능 정상
– 심장·폐 질환과 유사해 오인될 수 있음
진단
– 병력과 증상; ABGA에서 CO₂ 감소와 pH 상승
– 심장, 폐질환 배제 위해 심전도, 흉부 X선, 폐기능검사 시행
– 심리적 평가로 불안장애 진단
치료
– 호흡재훈련: 복식호흡, 느린 깊은 호흡, 입술 오므리기 호흡법 교육
– 급성 발작 시 환자가 손바닥이나 종이봉투에 숨을 내쉬어 CO₂ 재흡입(주의 필요), 진정
– 만성형은 인지행동치료와 이완요법(명상, 근육이완)으로 스트레스 관리
– 필요 시 항불안제나 항우울제; 기저 질환 교정, 규칙적 운동과 수면 개선 권장
소아 호흡기 질환
급성 세기관지염 (Acute Bronchiolitis)
영아 RSV 감염 + 콧물·쌕쌕거림 + 호흡곤란
정의
– 생후 2세 이하 소아에서 바이러스가 세기관지를 감염시켜 부종과 점액 분비로 기도가 좁아지는 질환
– RSV가 가장 흔한 원인
원인/위험요인
– 원인: Respiratory Syncytial Virus, Rhinovirus, Parainfluenza, Metapneumovirus
– 위험요인: 미숙아, 선천성 심질환, 만성 폐질환, 수유 중단, 가정 내 흡연, 보육시설 이용
임상양상
– 초기 상기도 증상(콧물, 재채기) 후 기침, 쌕쌕거림, 빠른 호흡이 발생
– 먹기/수유 어려움, 발열, 탈수; 흉부함몰, 비익 호흡
– 심한 경우 무호흡, 청색증
진단
– 임상 증상과 신체검사로 진단; 흉부 X선은 합병증 의심 시 시행
– 산소포화도 측정으로 중증도 평가; RSV 항원검사나 PCR은 입원 시 참고
– 전해질, 혈가스, CBC 등은 중증 또는 탈수 시 시행


치료
– 대증적 치료: 수분 공급, 비강 흡인, 산소 치료
– 경증: 가정에서 충분한 수분 섭취, 비강 세척; 2차 감염 예방
– 중등도 이상: 입원 후 가습된 산소, 고유량 비강 캐뉼라, 필요 시 비침습환기
– RSV 예방 목적으로 Palivizumab을 고위험 영아에게 투여
크루프 (Croup, Laryngotracheobronchitis)
짖는 듯한 기침 + 흡기성 협착음 + 발열 후 심해짐
정의
– 소아에서 파라인플루엔자 바이러스에 의해 후두·기관·기관지가 염증과 부종을 일으켜 협착음과 짖는 기침을 유발하는 질환
원인/위험요인
– 파라인플루엔자 바이러스(1·2·3형)가 가장 흔함; 아데노바이러스, RSV, 홍역 바이러스도 가능
– 위험요인: 6개월~3세, 남아, 겨울철, 상기도 감염력
임상양상
– 초기에는 콧물·경미한 발열, 이후 개가 컹컹 짖는 듯한 기침과 흡기성 천명, 쉰 목소리
– 증상은 야간에 심해질 수 있으며, 흥분하거나 울 때 악화
– 심한 경우 호흡곤란, 청색증, 흡기 시 흉부함몰

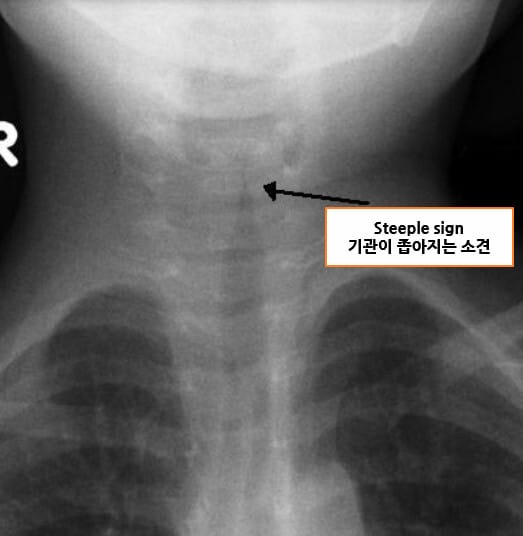
진단
– 임상 증상으로 진단; 흉부·경부 X선에서 ‘steeple sign’이 보일 수 있음


– 중증도 평가: Westley score (천명, 공기 흐름, 청색증, 의식 수준 등)
– 후두개염과 감별 위해 침 흘림 여부, 고열, 중독 증상 확인
치료
– 전환 및 안심이 중요: 울음·불안을 최소화
– 코르티코스테로이드는 모든 환아에서 추천됨 : 덱사메타손 투여
– 중등도 이상에서는 에피네프린 흡입도 병용합니다 ( 일시적 기도 부종 감소; 투여 후 2–3시간 관찰)
– 산소 공급과 수분 보충; 급성 호흡부전 시 기도 삽관 고려
– 증상 악화 예방을 위해 건조한 공기나 흡연 노출 피하기
낭성 섬유증 (Cystic Fibrosis, CF)
점액이 끈적해짐 + 반복 폐감염 + 소화장애
정의
– CFTR 유전자 변이로 염소(Cl) 채널 기능이 상실되어 점액·땀·소화액이 끈적해지는 상염색체 열성 질환
– 폐, 췌장, 간, 장, 생식기관 등 여러 기관에 영향을 미침

원인/위험요인
– CFTR 유전자 돌연변이가 원인이며 가족력
– 위험요인: 코카서스계 인구에서 더 흔함; 양쪽 부모가 보인자일 때 25% 발병
임상양상
– 점액이 끈적하여 반복적인 폐감염과 만성 기침 발생
– 췌장관 폐쇄로 지방 흡수 장애, 체중 저하, 영양실조; 신생아 장폐쇄(meconium ileus)
– 남성 불임, 코폴립, 소금맛 땀; 무기폐와 기관지확장증 동반
진단
– 신생아 선별검사; 땀 염화물 검사(Cl⁻ ≥ 60 mEq/L)로 확진
– CFTR 유전자 검사; 변전위 측정(Nasal potential difference) 보조
– 폐기능검사, 흉부 CT, 대변 탄소 테스트로 췌장 기능 평가
치료
– 다학제 관리: 매일 기도 배출 요법(체위배액, 진동조끼), 흡입 DNA분해효소(dornase alfa), 고농도 식염수 흡입
– 반복 감염 시 항생제: 만성 Pseudomonas 감염에는 흡입 토브라마이신, 경구 아지스로마이신 사용
– CFTR 조절제: 특정 유전자 변이에 따라 ivacaftor, lumacaftor/ivacaftor, elexacaftor/tezacaftor/ivacaftor 등 투여
– 췌장효소 보충제와 고칼로리·고단백 식이, 지용성 비타민 보충; 당뇨 발생 시 인슐린 필요
– Acid-reducing 약물로 췌장효소 효과 향상 . 말기에는 폐이식 고려
선천성 기도 폐쇄 (Congenital Airway Obstruction / CHAOS)
태아 초음파에서 폐종대 + 출생 직후 호흡불능 + 즉각적 기도 확보 필요
정의
– 선천성 고도의 기도 폐쇄로 태아시기부터 폐가 과도하게 팽창하고 출생 후 자발 호흡이 불가능한 드문 질환
– 흔히 후두개 무형성, 후두·기관 협착 또는 기도 밖 종양이 원인
원인/위험요인
– 후두 또는 기관의 막(web), 낭종, 고형 종양, 기관 저형성; 상염색체 열성 유전도 보고됨
– 위험요인: 연골 무형성, 기타 선천성 기형
임상양상
– 태아 초음파에서 양측 폐가 커지고 밝게 보이며 횡격막이 아래로 밀림
– 출생 직후 울음 없이 호흡곤란, 청색증, 흉곽 움직임 없음
– 적절한 기도 확보가 지연되면 사망
진단
– 산전 초음파와 MRI로 폐 크기, 기도 폐쇄 위치 및 정도 파악
– 출생 후 CT·기관지내시경으로 구조적 이상 평가
– 다른 선천성 기형(심기형, 복벽 결손) 동반 여부 확인
치료
– 출생 시 즉각적인 기도 확보가 필수: EXIT(Ex utero intrapartum) procedure를 통해 태반이 연결된 상태에서 기관 절개술 시행 가능
– 단순 막이나 낭종이면 내시경적 절개로 기도 개방; 복잡한 협착은 다단계 재건술 필요
– 장기적으로 기도 재건 수술과 재활이 필요하며 영양·호흡 관리 팀 치료
– 예후는 폐 발달 정도와 동반 기형에 따라 다르며 조기 진단과 계획된 출산이 중요
직업성 / 환경성 폐질환
석탄광부폐증 (Coal Workers’ Pneumoconiosis, CWP)
석탄분진 노출 + 흑색 객담 + 만성 기침
정의
– 장기간 석탄 분진을 흡입하여 폐에 탄분 매립과 섬유화가 발생하는 직업성 폐질환으로 “black lung disease”라고도 함
원인/위험요인
– 원인: 석탄 채광 및 가공 과정에서 발생하는 석탄, 그래파이트, 인공 탄소 분진 흡입
– 위험요인: 고농도 분진 환경, 작업 기간, 흡연, 실리카 혼합 노출
임상양상
– 초기에는 무증상; 진행되면 만성 기침, 호흡곤란, 흑색 객담
– 흉부 X선에서 폐문 주변 작은 결절; 진행성 거대섬유종증(PMF)에서는 큰 섬유 덩어리
– 결핵과 COPD 동반 가능성 높음
진단
– 작업 이력과 흉부 영상; ILO 분류로 음영 정도 평가
– 폐기능검사에서 제한성 또는 폐쇄성 장애; 결핵 검사 병행
– 필요 시 HRCT로 PMF 여부 확인
치료
– 특이적 치료는 없으며 예방이 가장 중요 노출 최소화, 공기정화, 보호장비 사용
– 증상 완화: 기관지확장제, 산소요법, 폐재활; 합병증인 폐고혈압·결핵 치료
– 금연과 영양 유지, 백신접종; 사후 추적관찰로 진행 평가
– 말기 PMF나 호흡부전에 대해 폐이식 고려
농부폐 (Farmer’s Lung / Hypersensitivity Pneumonitis)
유기 먼지 노출 후 발열·기침 + 호흡곤란 + 항원 회피로 호전
정의
– 곰팡이 성장한 건초·사일리지 등 유기 먼지를 반복 흡입해 면역매개성 폐렴이 발생하는 질환
– 급성·아급성·만성 형태로 나뉘며 반복 노출 시 섬유화로 진행
원인/위험요인
– 원인 항원: 열악한 건초의 Micropolyspora faeni, Thermoactinomyces spp. 등 미생물
– 위험요인: 농사·목축업 종사, 곡물·버섯 재배, 비둘기 배설물, 에어컨 곰팡이
임상양상
– 급성형: 노출 4~8시간 후 발열, 오한, 기침, 호흡곤란, 근육통; 수일 내 회복
– 아급성·만성형: 점진적 호흡곤란, 마른 기침, 체중감소, 피로; 흉부 CT에서 간질성 음영과 기낭모양
– 만성으로 진행 시 폐섬유화와 호흡부전, 폐고혈압
진단
– 병력: 특정 환경 노출 후 증상 악화·호전 패턴 확인
– HRCT와 폐기능검사(제한성 패턴), BAL에서 림프구 증가; 혈청 침전항체
– 확진 위해 항원 회피 후 증상 호전 여부 관찰 및 폐생검
치료
– 항원 회피가 가장 중요:작업환경 개선, 마스크 착용
– 급성·아급성기: 전신 코르티코스테로이드 0.5–1 mg/kg/day를 1–2주 투여 후 감소
– 만성 섬유화형: 장기간 코르티코스테로이드 및 면역억제제(아자티오프린, 마이코페놀레이트); 항섬유화제 고려
– 폐섬유화가 진행된 경우 폐이식이 유일한 치료; 재노출 방지 교육
기타 폐질환
흡입 손상 (Inhalation Injury / Smoke Inhalation / Toxic Gas)
화재·독가스 노출 + 호흡곤란·기침 + 얼굴 화상·그을음
정의
– 화재나 화학물질 노출 시 발생하는 열·화학·독성 가스에 의한 상·하기도 손상
– CO 및 시안화물 중독 등 전신 독성도 동반될 수 있음
원인/위험요인
– 화재 현장의 뜨거운 공기와 연기, 일산화탄소·시안화수소, 염소·암모니아 가스
– 폐 보호장비 미착용, 밀폐된 공간 화재, 산업재해
임상양상
– 얼굴·비강 털 그을음, 기침, 호흡곤란·천명·흉통, 구강·인후의 화상
– CO 중독: 두통, 현기증, 혼돈;
– CN 중독: 경련, 혼수
– 질식성 가스 노출 시 폐부종, 혈담, 기관지경련
진단
– 기도 평가(후두경)와 산소포화도; 혈중 COHb, CN 수준 측정
– 흉부 X선·CT로 기도 부종·폐손상 확인; 동맥혈가스 분석 검사
– 기관지내시경으로 점막 손상과 그을음 확인
치료
– 신속히 빠져나와 노출 중단 후 100% 산소 공급; 필요 시 기도 확보(삽관) 및 기계 환기
– CO 중독: 고유량 산소 또는 고압산소 치료; CN 중독 시 하이드록소코발라민 투여
– 화학가스 흡입 시 기관지확장제, 스테로이드, 네뷸라이즈드 헤파린/아세틸시스테인 사용; 가습과 흉부물리치료
– 중증 환자는 중환자실에서 체액 관리, 기관지 화상 및 감염 치료; 예방접종(파상풍)과 영양 공급
림프성 간질성 폐렴 (Lymphoid Interstitial Pneumonia, LIP)
점진적 호흡곤란·기침 + 자가면역·HIV 연관 + 간질성 침윤
정의
– 폐 간질에 림프구와 형질세포가 확산성으로 침윤하는 드문 질환으로 폐포간질의 증식성 병변
– Sjögren 증후군, HIV, Epstein–Barr virus 등과 연관
원인/위험요인
– 원발성(특발성) 또는 2차성(자가면역질환, 면역결핍, 바이러스 감염
– 위험요인: 여성, 중년, HIV 감염, 자가면역질환 보유
임상양상
– 점진적인 호흡곤란과 건조한 기침
– 피로, 발열, 체중 감소; 흉부 CT에서 간질성 음영과 얇은 벽의 낭성 병변
– 폐렴구간 파열로 자발성 기흉 발생 가능
진단
– HRCT와 폐기능검사에서 제한성 장애; BAL에서 림프구 증가
– 확진 위해 수술적 폐생검으로 림프구·형질세포 침윤과 반응성 과립구 확인
– 원인 질환(자가면역, HIV 등) 확인을 위한 혈액검사
치료
– 코르티코스테로이드가 1차 치료; 대부분 환자가 장기 스테로이드 치료에 반응
– 스테로이드 반응 부족 시 면역억제제(아자티오프린, 메토트렉세이트) 또는 리툭시맙 사용
– HIV 양성 환자는 항레트로바이러스 치료 병행; 감염 예방을 위한 백신 접종
– 드물게 악성 림프종으로의 진행 감시 필요; 폐섬유화 진행 시 폐이식 고려
폐출혈-폐콩팥 증후군 (Pulmonary–Renal Syndrome)
폐출혈·혈담 + 신부전·혈뇨 + 자가면역 질환 연관
정의
– 폐포 출혈과 사구체신염이 동시에 발생하는 임상 증후군으로 생명을 위협함
– ANCA 관련 혈관염, 항GBM병(Goodpasture 증후군), 루푸스 등이 주요 원인
원인/위험요인
– 소혈관염(GPA, MPA), 항GBM 항체 질환, 전신홍반루푸스, 감염 또는 약물
– 위험요인: 여성, 자가면역 병력, 흡연, 환경 노출
임상양상
– 갑작스런 기침과 혈담, 호흡곤란; 청진 시 흉부 수포음
– 신장 증상: 혈뇨, 단백뇨, 부종, 고혈압, 빠른 신기능 악화
– 빈혈, 발열, 체중 감소; 심한 경우 쇼크
진단
– 흉부 X선/CT에서 폐침윤; 동맥혈가스 분석에서 저산소증
– 혈청 ANCAs(c-ANCA, p-ANCA), 항GBM 항체, ANA, 콤플리먼트 검사
– 폐 또는 신장 생검으로 모세혈관 괴사성 혈관염 확인
치료
– 면역억제 요법: 고용량 메틸프레드니솔론 정맥투여 후 경구 스테로이드; 사이클로포스파미드 또는 리툭시맙 병용
– 항GBM병에서는 혈장교환술과 면역억제제 병행- 급성 신부전 시 투석; 호흡부전 시 산소·기계환기
– 조기 진단과 적극적 치료가 예후를 개선하며, 재발 예방 위한 장기 모니터링 필요