
Table of Contents
천포창 (Pemphigus vulagaris)
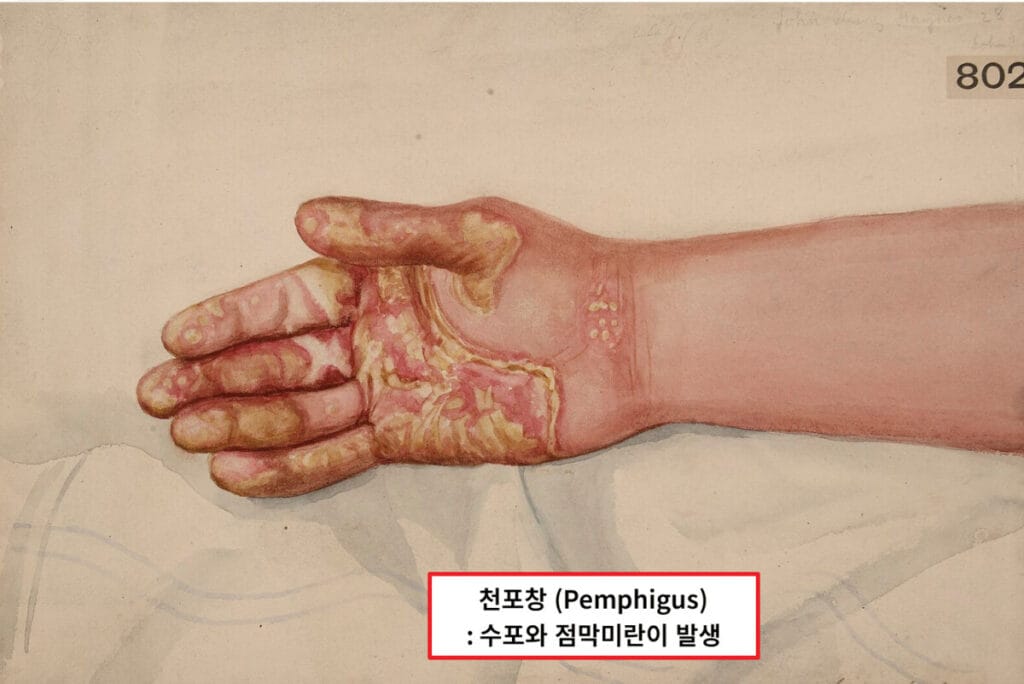
천포창(Pemphigus vulagaris)은 자가면역 반응으로 인해 상피세포 간 접합부가 파괴되어 피부와 점막에 수포가 발생하는 만성 질환입니다.
자가항체가 데스모글레인(Desmoglein)을 공격하면서 세포 간 접착이 끊기고, 얇고 잘 터지는 수포와 미란이 생깁니다.
| 천포창 (Pemphigus) |
| ✅ 자가면역 반응으로 피부와 점막에 수포가 형성되며, 병변은 쉽게 터지고 통증을 유발합니다. |
병태생리
천포창은 자가면역 반응으로 인해 상피세포 간의 접합 단백질인 데스모글레인(Desmoglein)을 표적으로 하는 자가항체(IgG)가 생성되어, 세포 간 접착이 파괴되고 수포가 형성되는 질환입니다.
| 병태생리 요약 |
| 1. 자가항체(IgG)가 Desmoglein 1 또는 3에 결합하여 데스모좀 기능을 방해합니다. |
| 2. 상피세포 간 연결이 끊어지며 세포 간 분리가 일어나고(acantholysis), 표피 내 수포가 발생합니다. |
| 3. Desmoglein 3은 점막에, Desmoglein 1은 피부에 주로 분포하기 때문에 항체 종류에 따라 임상 양상이 달라집니다. |
| 4. 수포는 얇고 장력이 없어 쉽게 파열되며, 미란 및 통증을 유발합니다. |
원인
자가항체가 세포 접합 단백질을 공격하는 자가면역질환입니다.
| 주요 원인 |
| 🔴 자가항체 생성(Autoantibody production) |
| 데스모글레인 1과 3(Desmoglein 1, 3)을 표적으로 하는 IgG 항체가 상피세포 간 접착을 방해합니다. |
| 🔴 유전적 요인(Genetic predisposition) |
| HLA-DR4, HLA-DR14 등 특정 HLA 타입에서 발생 빈도가 증가합니다. |
| 🔴 약물 유발(Drug-induced pemphigus) |
| 페니실라민, 캡토프릴, 페니토인 등 일부 약물이 자가면역 반응을 유발할 수 있습니다. |
임상양상
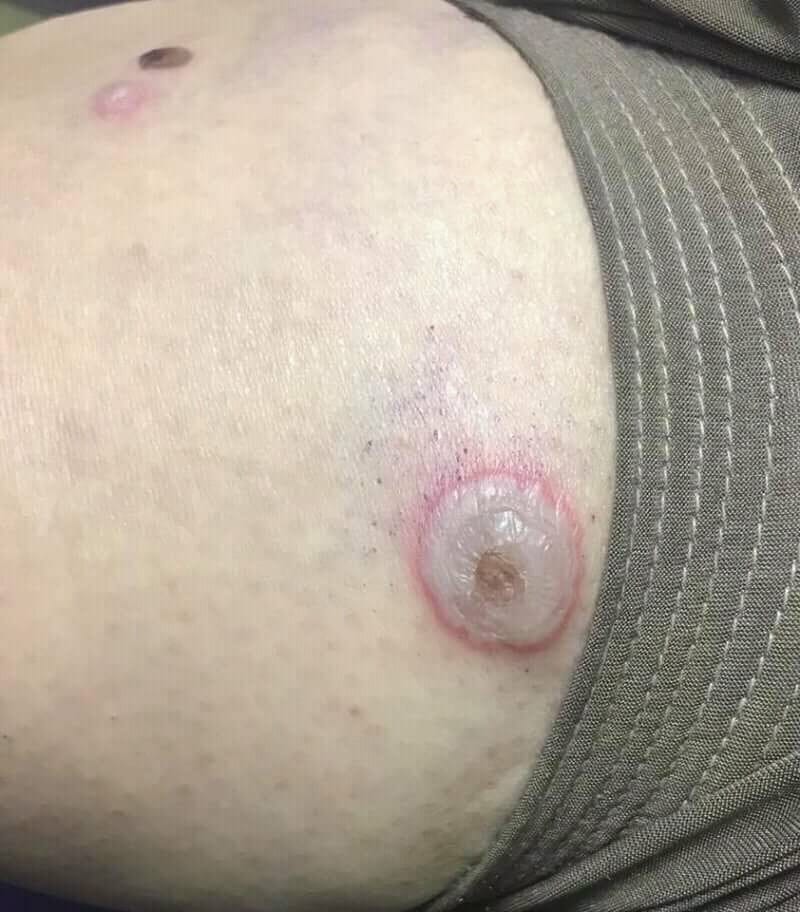
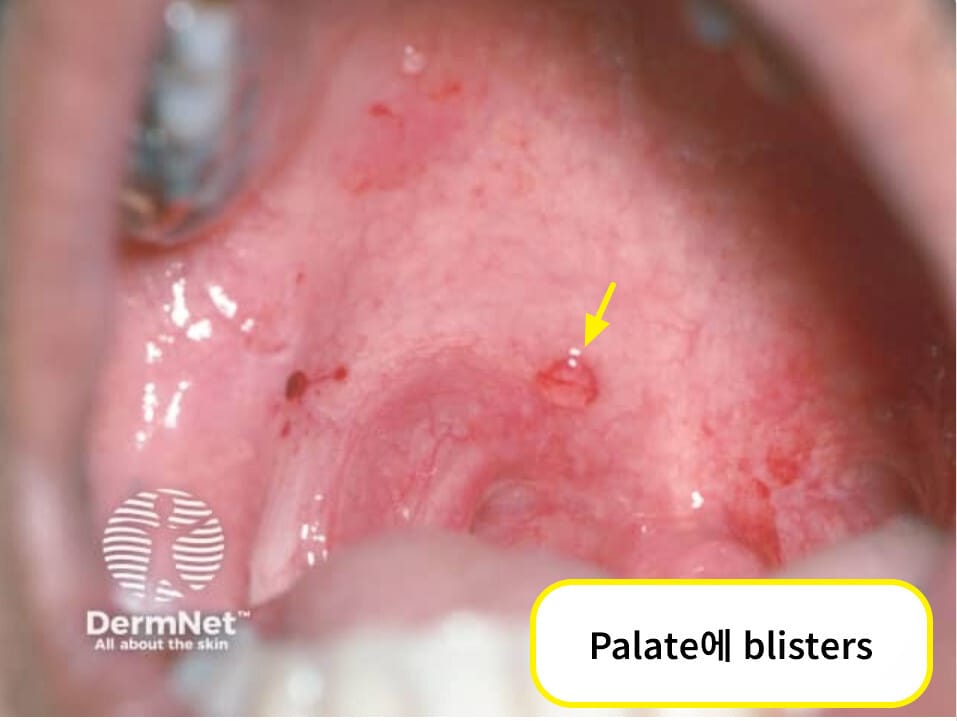
점막 침범이 흔하게 발생하, 물집은 얇고 쉽게 터집니다.
입 안이 아프고 헐며, 피부에는 얇고 흐물흐물한 수포가 나타나며 쉽게 찢어집니다.
| 증상 및 징후 |
| 🟨 점막 병변(Mucosal involvement) |
| 입안 궤양이 가장 흔하며, 인두, 식도, 후두, 항문에도 병변이 생길 수 있습니다. |
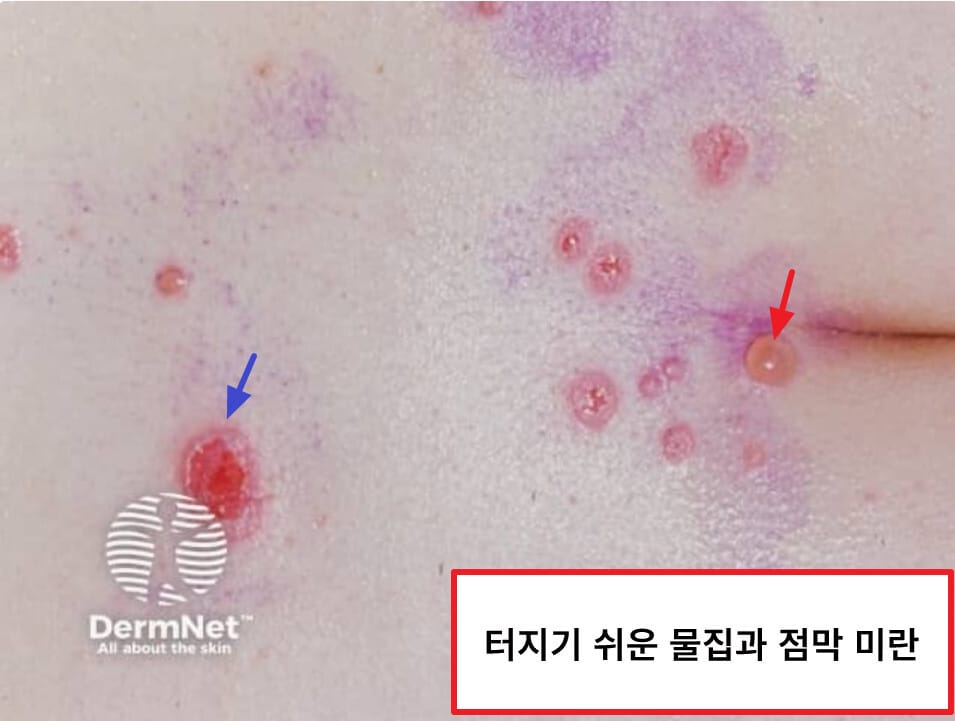
| 🟨 얇고 터지기 쉬운 수포(Flaccid bullae) |
| 피부에 생긴 수포는 장력을 거의 가지지 않으며, 문지르면 쉽게 파열됩니다. |
| 🟨 Nikolsky sign 양성 |
| 정상 피부를 문지르면 표피가 벗겨지며 병변이 확장됩니다. |
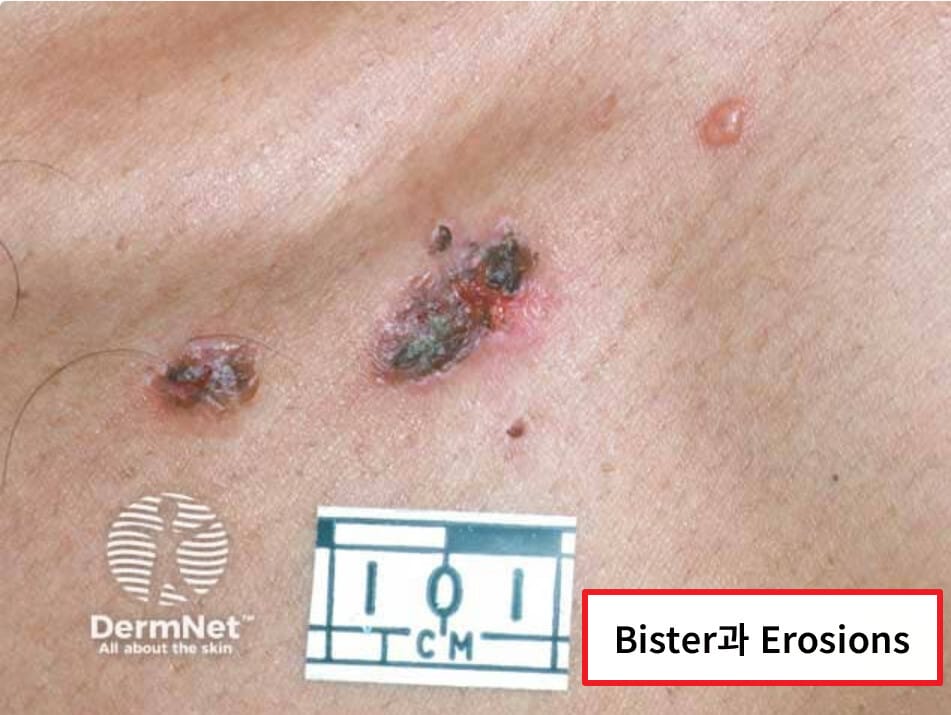
| 🟨 침윤성 미란(erosion) |
| 수포가 터진 자리에 통증성 미란이 남으며, 세균 감염 위험이 높습니다. |
진단
임상 양상과 조직학적 검사, 면역학적 검사를 통해 확진합니다.
| 진단 방법 |
| 🔵 조직검사(H&E staining) |
| 표피 내 수포, 세포 간 연결 손실(acantholysis)을 확인합니다. |
| 🔵 직접 면역형광검사(Direct Immunofluorescence) |
| 표피 내 IgG, C3 침착을 망상형 패턴으로 확인합니다. |
| 🔵 간접 면역형광검사(Indirect Immunofluorescence) |
| 혈청 내 순환 자가항체를 검출하여 병의 활성도를 반영합니다. |
| 🔵 ELISA |
| Desmoglein 1, 3에 대한 항체를 정량적으로 측정합니다. |
진단기준
천포창은 임상 양상, 병리 조직 소견, 면역학적 검사 결과를 종합하여 진단하며, 3가지 기준을 모두 충족해야 확진할 수 있습니다.
| 🔵 진단 기준 |
| 1. 임상적으로 얇고 터지기 쉬운 수포 또는 점막 미란이 존재 |
| 2. 조직학적으로 표피 내 acantholysis 소견이 관찰됨 |
| 3. 직접 면역형광 검사에서 표피 내 IgG 또는 C3의 망상형 침착 확인 |
치료
천포창의 주된 치료 목적은 자가항체 반응을 억제하여 새로운 수포 형성을 막고, 기존 병변의 치유를 촉진하며, 재발을 예방하는 것입니다.
현재 치료는 고용량 스테로이드로 빠르게 병을 억제하고, 면역억제제 또는 생물학제제를 병용하여 스테로이드를 감량하는 방식으로 단계적으로 진행합니다.
1. 고용량 스테로이드
초기에는 빠른 염증 조절을 위해 고용량 경구 스테로이드를 사용합니다.
| 💊 프레드니솔론(Prednisolone) |
| 1일 1~1.5 mg/kg 용량으로 시작하며, 수포가 더 이상 생기지 않을 때까지 유지합니다. |
| 💊 메틸프레드니솔론 펄스(Methylprednisolone pulse) |
| 중증 환자에게 3일간 정맥 투여(1g/일)를 시행하여 빠르게 증상을 조절합니다. |
2. 면역억제제 병용 고려
장기적인 스테로이드 부작용을 줄이기 위해 면역억제제를 병용할 수 있습니다. 주로 유지요법에 투여됩니다.
| 💊 아자티오프린(Azathioprine) |
| DNA 합성을 억제하여 림프구 증식을 차단하며, 비교적 안전하게 장기 사용이 가능합니다. |
| 💊 미코페놀레이트 모페틸(Mycophenolate mofetil) |
| Guanosine 합성을 억제하여 선택적으로 T/B세포 증식을 차단하며, 부작용이 적어 선호됩니다. |
3. 생물학적 제제 (난치성 또는 중증 환자)
면역억제제 반응이 없거나 중증일 경우, B세포를 직접 제거하는 표적 치료제를 사용할 수 있습니다.
| 💊 리툭시맙(Rituximab) |
| CD20 양성 B세포를 제거하여 자가항체 생성을 억제하며, 최근 1차 치료로도 권장됩니다. |
| 💊 면역글로불린(IVIG) |
| 자가항체를 중화하고 면역 조절 기능을 하며, 재발하거나 중증인 경우 병용 요법으로 사용합니다. |
4. 재발 예방 및 유지요법
임상적 관해가 유지되면, 면역억제제를 점차 감량하며 정기적인 모니터링을 통해 재발을 방지합니다.
| 💊 프레드니솔론 감량 |
| 수포가 완전히 소실되면 서서히 감량하며, 갑작스러운 중단은 재발 위험이 있습니다. |
| 💊 유지 면역억제제 |
| 1~2년 이상 유지하며, 부작용 발생 시 약제 교체 또는 감량을 고려합니다. |
예후
면역조절 치료에 반응하지만, 만성 경과를 보이며 재발이 흔합니다.
| 예후 |
| ✅ 적절한 치료 시 사망률은 크게 감소하였으며, 리툭시맙 도입 이후 예후가 개선되었습니다. |
| ✅ 재발이 흔하고, 장기적 면역억제제 사용으로 인한 감염 위험에 주의가 필요합니다. |
생활 관리
감염 예방과 구강 위생, 외상 방지 등이 중요합니다.
| 생활 관리 수칙 |
| 🟨 구강 위생 유지 |
| 점막 병변이 흔하므로 부드러운 칫솔 사용과 항균 가글이 도움이 됩니다. |
| 🟨 외상 피하기 |
| 피부 마찰이나 외상은 새로운 수포 유발 가능성이 있어 피해야 합니다. |
| 🟨 감염 예방 |
| 면역억제 치료 중에는 손 씻기, 백신 접종 등으로 감염 예방이 중요합니다. |
| 🟨 정기적 혈액 검사 |
| 면역억제제 부작용(골수 억제, 간독성 등) 감시를 위해 주기적 검사 필요합니다. |


