
Table of Contents
부정맥
항부정맥제 요약


동방결절 기능부전 (Sinus Node Dysfunction, SND)
SA node의 기능 이상으로 나타나는 부정맥
[정의]
– 노화/섬유화 등으로 동방결절 자동능·전도 저하가 발생하는 증후군
> (동서맥, 동정지, SA 전도차단, 빈서맥증후군 포함)
[유형]
– 동서맥 : <50bpm, 심전도 모양은 정상

– 동정지 : 정지 간격 > 3s

– 빈서맥증후군 : 빈맥이었다가~ 서맥이었다가

[원인/위험요인]
– 내인성: 연령 관련 섬유화, 허혈, 침윤성 질환
– 외인성: 약물(β차단제, 비DHP CCB, 디곡신, 아미오다론), 갑상선저하증, 수면무호흡
[임상양상]
– 피로·어지럼·실신/전구증상, 운동 시 심박수 상승 불충분(chronotropic incompetence)
– AF 에피소드 후 긴 동정지 가능(빈서맥증후군)
[진단]
– ECG/Holter: 동서맥 동정지/정지간격(>3s), SA 전도차단
– 유발·가역 인자 평가: 약물·전해질·갑상선, 필요 시 운동부하, 드물게 EPS
[치료]
- 증상이 없으면 : 추적관찰
- 증상이 있으면 : Pacemaker (임시 or 영구 / DDD type) / 서맥일 경우 Atropine 도 가능
- 치료의 핵심 목표: Symptomatic Bradycardia의 교정
– 가역 인자 교정: 서맥 유발 약물 중단/감량, 기저 질환 치료
– 지속적인 증상, 긴 휴지기 -> Pacemaker(보통 이중방 심박동기 DDD형)
– AF 동반 빈서맥: 박동조율기 삽입 후 빈맥 억제 약물 허용
방실차단 (Atrioventricular Block, AV block)
AV node의 이상으로, 심방에서 생성된 전기 신호가 심실로 전달되지 못함
[정의]
– AV node / His purkinje fiber의 전도 장애로 심방→심실 전도 지연/중단이 발생하는 상태

[원인/위험요인]
– 섬유화·퇴행성 변화(Lenègre/Lev)
– 허혈(특히 하벽 AMI),
– 약물(β차단제, 비DHP CCB, 디곡신, 항부정맥),
– 감염/염증(라임병 등),
– 수술 후
[임상양상]
– 1도 OR 2도 Mobitz I
: 무증상 또는 어지럼
– 2도 Mobitz II OR 3도
: 서맥·실신·저혈압, Stokes–Adams, 대포맥(cannon A wave)
[치료]
– 증상이 심하고 불안정한 경우
> 아트로핀
> (효과 불충분 시 Temporary Pacemaker), 허혈 교정
– 영구형 박동조율기: Mobitz II·3도 차단 또는 증상성 고도 차단에서 적응증
– 가역 인자 교정: 서맥 유발 약물 중단, 전해질/감염 치료
유형
[1° AV block]
PR 간격 길어짐 (>0.2s) .

[2° AV block]
Mobitz type 1
: PR 간격 ‘길어지다’가 QRS 없어짐

- AV conduction의 Functional supression (ex. Drug, Reversibile ischemia)
Mobitz type 2 .
: PR 간격 ‘일정’하다가 이후 QRS 없어짐

- His – Purkinje system level의 Structural damage (ex. infarction, fibrosis, necrosis)
- 주로 AV node 다음에 His – purkinje system에 문제가 생긴 경우가 많음
[Complete AV block (3rd degree) ]
P파와 QRS 군이 독립적 (”따로 논다”)
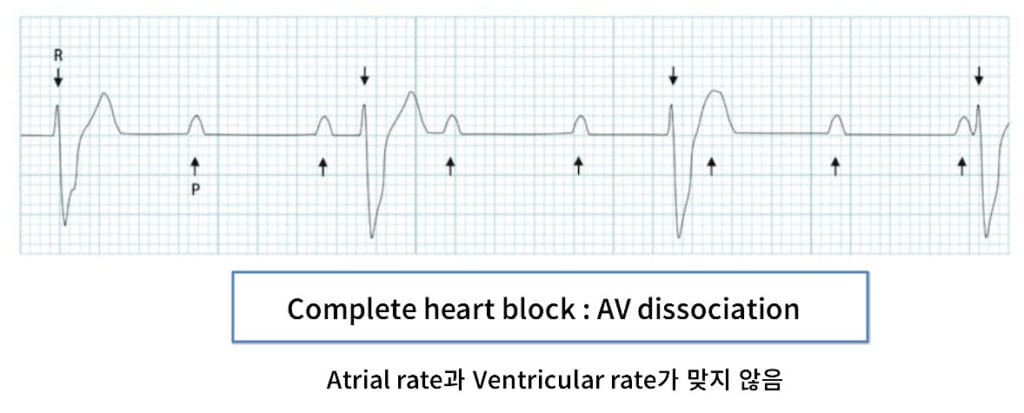
- Atrial rate와 Ventricular rate와 독립적 .
조기수축 (Premature Contraction: PAC, PVC)
심방의 SA node 이외의 곳에서 기원한 조기박동
[정의]
– 정상 동방결절 자극 전에 심방(PAC) 또는 심실(PVC)에서 조기 탈분극이 일어나는 상태
[원인/위험요인]
– 피로, 스트레스, 카페인, 흡연
– 구조적 심질환(심근경색, 심근병증)
[임상양상]
– 대부분 무증상
– 심계항진, “두근거림” 또는 “빠졌다 다시 치는 느낌”
[치료]
– 대부분 치료 필요 없음
– 증상 심하거나 기저 심질환 있으면 β차단제 사용
– PVC 다발성/지속성 → 기저질환 교정, 필요 시 RF ablation
[유형]
심방 조기 수축( Atrial premature beat, APB)
심방에서 SA node 아닌 곳으로부터 기원하기 때문에 비정상 P파를 보임

- Abnormal P wave (non-sinus P wave) 이후 Normal QRS wave
- Post-extrasystolic pause가 관찰됨. (= SA node reset)
- 단, Post-extrasystolic pause가 RR interval의 2배 간격과 일치하지 않음
(+)
심방조기박동이 생기면 SA node가 다시 시작되도록 하는데, 이를 SA node reset이라고 해요. 심방조기박동이 발생한 시점 부터 SA rhhythm이 다시 시작되기 때문에 , 앞 뒤의 Sinus rhythm간격이 정상일 때 보다 짧아지겠죠.
(약간 컴퓨터를 정상적으로 재부팅하지 않고, 중간에 강제로 종료했다가 켜는 느낌이에요)
심실 조기 수축 (Ventricular premature beat, VPB)
: SA node가 아닌 심실에서 기원하기 떄문에 P파가 아예 없음

- 넓고 비정상적인 모양의 QRS complex
- Full compensatory pause 소견 ( RR interval의 2배)
- Discordant ST segnment, T wave
- Retrograde capture of atrial가 관찰될 수도 , 안될 수도
(+)
Full compensatory pause?
조기박동이 생기면 정상적인 Sinus rhythm에 의한 박동을 한 번 거르는데, 이때 조기박동을 사이에 둔 양쪽 Sinus rhythm 간격이 원래 Sinus rythm의 두배가 되면 ” 보상성 휴지기 (Full compensatory pause) 가 있다“고 해요. 딱 2배가 되는 이유는 , 심실조기박동은 SA node까지 영향을 미치지 않아 SInus rhythm은 정상적으로 유지되기 때문입니다.
Retrograde capture of atrial?
아주 드물지만, 심실조기박동이 거꾸로 AV node를 지나 심방수축을 일으키는 경우가 있어요. 약간 핀볼 게임 중 공이 여기저기 튀다가 출발점으로 되돌아가는 느낌?
심방세동 (Atrial Fibrillation, AF)
Irregularly Irregular RR interval+ (Absent P wave) + (혈전 위험)
[정의]
– 무질서한 심방 활성화로 P파 소실·f파와 함께 Irregularly Irregular RR Interval (간격과 형태가 모두 불규칙한 QRS파) 보이는 상심실성 빈맥성 부정맥

심방세동은 심방에서 여러 개의 작은 전기회로가 동시에 돌아 불규칙하게 흥분하는 상태로,
심방은 효과적으로 수축하지 못하고 단순히 ‘떨림(fibrillation)’만 하게 됩니다.
이로 인해
– ① 불규칙한 심실 수축과 심박출량 감소가 발생하고
– ② 혈류 정체로 혈전 형성 위험이 증가합니다.
[원인/위험요인]
– m/c: 고혈압, 관상동맥질환·심부전, 판막질환(특히 승모판)
– 기타: 고령, 갑상선기능항진, 비만/수면무호흡, 음주(holiday heart), 심장수술 후
[임상양상]
– 심계항진, 호흡곤란·피로, 흉부 불편감, 무증상도 가능
– 뇌졸중·전신색전 위험 증가
[진단]
– 12유도 ECG: P파 소실, f파, RR 간격 완전히 불규칙
– 기본 평가: 심초음파(구조/혈전), TSH, 전해질·신장기능, 필요 시 Holter
– 위험도: CHA₂DS₂-VASc· (항응고 치료 결정)
[치료]
치료의 핵심 목표는 크게 두 가지
① 혈전(특히 뇌졸중) 예방 ② 증상 조절(심박수 조절 or 정상 리듬 회복)
1) 항응고 요법
심방세동은 혈전이 잘 생기므로 CHA₂DS₂-VASc 점수에 따라 항응고제를 씁니다.
– 일반적으로 DOAC(예: apixaban, rivaroxaban 등)이 1st line이나
– if ) 승모판 협착증 (MS)이나 인공판막이 있으면 반드시 와파린을 사용합니다.
2) 심박수 조절 (Rate control)
맥박이 너무 빠르면 증상이 악화되므로 심박수를 조절합니다.
– β차단제 (ex : metoprolol)
– Non-DHP CCB (ex: diltiazem, verapamil) / HFpEF에 적합)
– Digoxin / (운동량이 적은 환자, 좌심실 기능저하 시 고려)
3) 리듬 조절 (Rhythm control)
심장을 다시 정상 리듬으로 돌리는 치료입니다.
- 전기적 또는 약물적 전환: 혈전이 있으면 안된다!
- 시행하기 전에 경식도심초음파(TEE)로 혈전이 없는지 확인하거나
- 최소 3주 이상 항응고 치료 후 시도
- 항부정맥제
- 대표적으로 아미오다론, 도페틸라이드, 소탈롤
- 플레카이나이드, 프로파페논은 구조적 심질환(예: 심근경색, 좌심실비대 등)이 없는 환자에서만 사용합니다.
항응고 치료 – CHA2DS2-VASc score 2점 이상시
- C: Cardiac failure(HF or LVER<35%)
- H: HTN, 고혈압
- A(2) : 75세 이상이면 2점
- D: Diabetes
- S(2): Prior stroke, TIA, Embolism 등 혈전질환, 뇌졸중 있으면 2점
- V: Vascular disease (심근경색, 말초혈관질환, 대동맥 죽상경화, 혈전증)
- A: 65~75세면 1점
- S: sex (여성이면 1점)
심방조동 (Atrial Flutter)
톱니모양(F) 파
[정의]
– 전형적으로 우심방 CTI(삼첨판-하대정맥 협부) 의존 거대 회귀회로로 발생하는 상심실성 빈맥성 부정맥


[원인/위험요인]
– AF와 유사: 고혈압, 구조적 심질환, 폐질환, 심장수술/절제 후, 고령
[임상양상]
– 심계항진, 운동시 호흡곤란·피로, 규칙적 빈맥(변동 전도 시 불규칙)
[진단]
– ECG: 하벽유도에서 톱니모양 F파를 보임.
– Fixed AV conduction ratio
> 2:1 block = 150 bpm
> 3:1 block = 100 bpm
>4:1 block = 75 bpm
– 원인/기질 평가: 심초음파, 전해질/갑상선, 필요 시 EPS
[치료]
– 치료의 핵심 목표는 재발 억제와 색전 예방입니다.
– 항응고 치료 : AF와 동일한 기준 적용(CHA₂DS₂-VASc)
– 급성기 치료
> 전기적 전환
> Rate control은 β차단제/ non – DHP CCB
–
근치적 치: CTI 전극도자절제술 1차 고려(치유율 높음)
발작성 상심실성 빈맥 (Paroxysmal Supraventricular Tachycardia, PSVT)
갑작스러운 심계항진 + 규칙적 빈맥 + AVNRT/AVRT

[정의]
– 주로 방실결절(AV node) 또는 부전도로를 이용하는 재진입 회로(reentry)에 의해 발생하는 발작성 규칙적 상심실성 빈맥
[원인/위험요인]
– AVNRT (방실결절 회귀빈맥, m/c)
– AVRT (부전도로 이용, WPW 포함)
– 카페인, 알코올, 스트레스
[임상양상]
– 갑작스럽고 규칙적인 심계항진
– 어지럼, 흉부 불쾌감, 드물게 실신
[진단]
– 심전도: 규칙적 협착 QRS 빈맥, P파 불분명 또는 QRS 직후 역행성 P파
– 발작성이라 발작 중 심전도 확인이 중요
[치료]
– 급성: 미주신경 자극법 (Valsalva, carotid massage) → 아데노신 IV
– 재발 방지: β차단제, CCB
– 근본 치료: 전극도자절제술(RF ablation)
심실빈맥 (Ventricular Tachycardia, VT)
Wide, Regular QRS tachycardia
[정의]
– 100bpm 이상의 연속된 심실기원 박동 ≥3회로 구성된 빈맥(지속성 ≥30초 또는 쇼크/실신 유발)

[원인/위험요인]
– m/c: 허혈성 반흔 VT(과거 AMI)
– 기타: 비허혈성 심근병증, 전해질 이상(K⁺/Mg²⁺ 저하), 약물성 QT 연장, 유전성(Brugada, LQTS, CPVT)
[임상양상]
– 심계항진·어지럼·실신, 흉통, 저혈압/쇼크 가능
[진단]
– ECG: 넓은 QRS 빈맥, AV dissociation, Fusion / Capture beats (VT 시사)

Fusion beats ,Capture beats
: VT와 PSVT의 주요 심전도 소견입니다.
(1) Fusion beat (융합박동)

: 심실이 두 가지 자극(정상 SA node에서 온 자극 + 심실 기원 자극)으로 동시에 탈분극
-> QRS 파형이 정상 박동과 VT 박동의 혼합 형태를 보입니다.
(2) Capture beat (포획박동)

VT 동안에도 우연히 정상적인 SA node 자극이 전도계(AV node → His-Purkinje system)를 통해 심실로 내려와서 정상 QRS 모양의 박동을 만들어내는 경우가 있습니다.
(정상 전도계가 심실을 잠깐 잡았다 그래서 capture beat)
-> QRS 파형이 정상
– 원인 평가: 심초음파, 관상동맥 평가, 전해질/약물 검토, 필요 시 MRI·EPS
[치료]
– 치료의 핵심 목표는 즉각적인 혈역학 안정화와 재발·돌연사 예방입니다.
– Unstable VT: 동기화 전기적 전환
-Stable VT: 프로카인아미드/아미오다론/리도카인, 전해질 보정, 허혈 치료
– 2차 예방/고위험: ICD, 재발 시 카테터 절제, 선택적 베타차단제
심실세동 (Ventricular Fibrillation, VF)
식별 불가능한 QRS complex, 괴랄한 모양
[정의]
– 심실의 무질서·고빈도 전기활동으로 유효한 박출이 없는 치명적 부정맥

[원인/위험요인]
– 급성 허혈/AMI (m/c)
– 기타: 심근병증, 전해질 이상, 약물 독성, 유전성 전도질환, R-on-T
[임상양상]
– 돌연 의식소실·무맥, 무호흡/무반응
[진단]
– 모니터/ECG: 완전한 무질서 파형, QRS/P파 식별 불가
– 원인 탐색: H·T 가역 인자(저산소, 저혈량, H⁺, 저/고칼륨, 저체온 / 긴장성 기흉, 심장압전, 독성, 관상동맥/폐색전 혈전)
[치료]
– 치료의 핵심 목표는 즉각 제세동으로 자발순환 회복(ROSC)입니다.
– 무순환 시간 최소화: 즉시 제세동 + CPR, 에피네프린 투여, 아미오다론 고려
– ROSC 후: 원인 교정(허혈 재관류, 전해질·독성 교정), ICD 적응증 평가
Wolff–Parkinson–White 증후군 (Wolff–Parkinson–White Syndrome, WPW)
AV node가 아닌 Accessory pathway에서 발생하는 심실 조기 흥분이 일어남→ 이후 AV node통해 전달된 신호도 심실에 전달
조기흥분(pre-excitation) + 델타파(δ-wave) + PSVT 혹은 AF 동반 가능
[정의]
– 선천적으로 심방-심실 사이의 부전도로(accessory pathway, Kent bundle)가 존재하여 동방결절 → 방실결절이 아닌 우회로를 통해 조기 흥분이 발생하는 전도질환

[원인/위험요인]
– 선천성 부전도로(약 0.1~0.3% 유병률)
– 가족성 WPW(드묾)
[임상양상]
– 발작성 심계항진(PSVT, AVRT)
– 심방세동(AF) 발생 시 → 매우 빠른 심실응답으로 돌연사 위험
– 무증상인 경우도 있음
[진단]

– 심전도 특징
① 짧은 PR 간격(<120ms)
② 델타파(δ-wave) (QRS 상승부위 둔해짐)
③ 넓은 QRS
– 전기생리검사: 부전도로 위치 확인
Short PR interval 나타남 (<120ms)
-> 심방의 신호가 Accessory pathway을 통해 정상보다 더 빠르게 전달되어서 간격이 짧다.
Delta wave가 발생 : QRS 시작에서 slurring slow rise
– Accessory pathway로 이동하는 전기 신호(심방-심실 연결)와 정상적인 AV Node를 통해 전달되는 전기 신호(초기 심실 세포의 depolarization) 간의시간 차이로 인해 발생.
Wide QRS complex (>110ms)
AV node를 통해 전달된 신호가 나머지 심실에 전달되면서 Wide QRS complex를 보입니다
[치료]
> 근본 치료: 고주파 전극도자 절제술(RF ablation)
– ⓐ WPW + PSVT
> 혈역학 안정회 → 미주신경 자극, 아데노신
– ⓑ WPW + AF
>혈역학적 불안정시 DC cardioversion,
> 혈역학적 안정시 Procainamide ,Ibutilide
>AV node 억제제(β차단제, CCB, Digoxin)는 금기
Torsades de Pointes (TdP)
QT 연장 + 특징적 비틀린 QRS + 실신/돌연사 위험
[정의]
– QT 간격 연장을 배경으로 발생하는 다형성 심실빈맥의 일종

[원인/위험요인]
– 선천성 Long QT syndrome
– 약물(항부정맥제, 항생제, 항정신병약 등)
– 전해질 이상(저칼륨혈증, 저마그네슘혈증)
[임상양상]
– 심계항진, 어지럼, 실신
– 심실세동 → 돌연사 가능
[진단]
– 심전도: QRS가 전기적 축을 중심으로 비틀리듯 변화
[치료]
– 응급:MgSO₄ 정주
– 동율동 유지: β차단제, 필요시 전기충격
– 원인 약물 중단, 전해질 교정
QT Prongation의 교정
– 전해질 이상 교정(저칼륨혈증, 저마그네슘혈증 ) ⇒MgSO4 ,
– Isoproterenol: 서맥(bradycardia)에 동반된 경우 일시적으로 사용 가능
– QT 짧게 하는 Class IB 계열 항부정맥제도 고려할 수 있다. 일부 효과 (ex. Lidocaine)
(반대로 QT 간격을 길게 하는 Quinidine , Procainamide , Flecainide 등은 금기입니다)
Long QT 증후군 (Long QT Syndrome)
QT 연장 + TdP 위험 + 선천성/후천성
[정의]
– 심전도상 QT 간격 ≥440~460ms이상으로 연장된 상태로, TdP 및 심실세동의 전구질환


[원인/위험요인]
– 선천성: 이온통로 이상(LQT1~3 등)
– 후천성: 약물, 전해질 이상, 서맥
[임상양상]
– 반복적 실신, 돌연사 가족력
– 운동·정서 스트레스 후 TdP 발생 가능
[진단]
– 심전도: QTc 연장
– 가족력, 유전자 검사
[치료]
– β차단제(LQT1, LQT2)
– ICD 삽입 (고위험군)
– 후천성: 원인 약물 중단, 전해질 교정
우각차단 (Right Bundle Branch Block, RBBB)
V1에서 rSR’ + QRS ≥120ms + V6에서 넓은 S파
[정의]
– 우각(Right bundle branch)의 전도 장애로 인해 심실 수축이 지연되어 나타나는 전도 이상
[원인/위험요인]
– 정상인에서도 가능(특히 불완전형)
– 폐색전증, 폐동맥 고혈압, 선천성 심질환(ASD)
[임상양상]
– 대부분 무증상
– 기저 질환 시 흉통, 호흡곤란 등 동반 가능
[진단]
– 심전도:
① V1에서 rSR’ 모양 (“토끼 귀”)
② QRS ≥120ms
③ V6에서 넓고 깊은 S파

[치료]
– 특이적 치료 불필요
– 원인 질환 교정 (폐색전증, 심질환 등)
좌각차단 (Left Bundle Branch Block, LBBB)
V1에서 QS + V6에서 넓은 R + ST-T 변화
[정의]
– 좌각(Left bundle branch)의 전도 장애로 인해 좌심실 수축이 지연되는 상태
[원인/위험요인]
– 허혈성 심질환, 고혈압성 심질환
– 대동맥판 질환, 심근병증
[임상양상]
– 무증상 가능
– 협심증/심부전 증상과 동반
[진단]
– 심전도:
① V1에서 QS 파형 (깊고 넓은 음성파)
② V6에서 넓은 R파 (둔한 모양)
③ QRS ≥120ms ④ 2차적 ST-T 변화

[치료]
– 원인 심질환 교정(허혈, 고혈압 등)
– LBBB 자체 치료는 없음
– 새로 발생한 LBBB + 흉통 → 심근경색 의심
좌전섬유속차단 (Left Anterior Fascicular Block, LAFB)
좌축편위(-45°~-90°) + QRS 정상
[정의]
– 좌각의 전방 섬유속 전도가 차단되어 전기축이 좌측으로 편위된 상태
[원인/위험요인]
– 허혈성 심질환, 고혈압성 심질환
– 대동맥판 질환, 심근병증
[임상양상]
– 대부분 무증상
– 기저 심질환의 증상이 주로 나타남
[진단]
– 심전도:
① 좌축편위(-45°~-90°)
② QRS 폭 정상(≤120ms)
③ small q in I, small r in III

[치료]
– 특별한 치료 없음
– 동반된 기저 심질환 관리
좌후섬유속차단 (Left Posterior Fascicular Block, LPFB)
우축편위(+120° 이상) + QRS 정상
[정의]
– 좌각의 후방 섬유속 전도가 차단되어 전기축이 우측으로 편위된 상태
[원인/위험요인]
– 드물게 발생
– 관상동맥질환, 심근경색
[임상양상]
– 대부분 무증상
[진단]
– 심전도:
① 우축편위(+120° 이상)
② QRS 폭 정상(≤120ms)
③ small r in I, small q in III

[치료]
– 특별한 치료 없음

