
질환의 정의
Acromegaly는 성장호르몬(Growth Hormone, GH)의 과도한 분비로 인해 연조직, 뼈, 장기의 비대를 초래하는 만성 내분비 질환입니다. 주로 뇌하수체 선종(Pituitary Adenoma)에 의해 발생하며, 성장이 완료된 성인에게 나타납니다.
| GH 과다 분비로 간에서 인슐린유사성장인자-1(IGF-1)이 과잉 생성되어 조직 성장 및 대사 변화를 일으킵니다. |
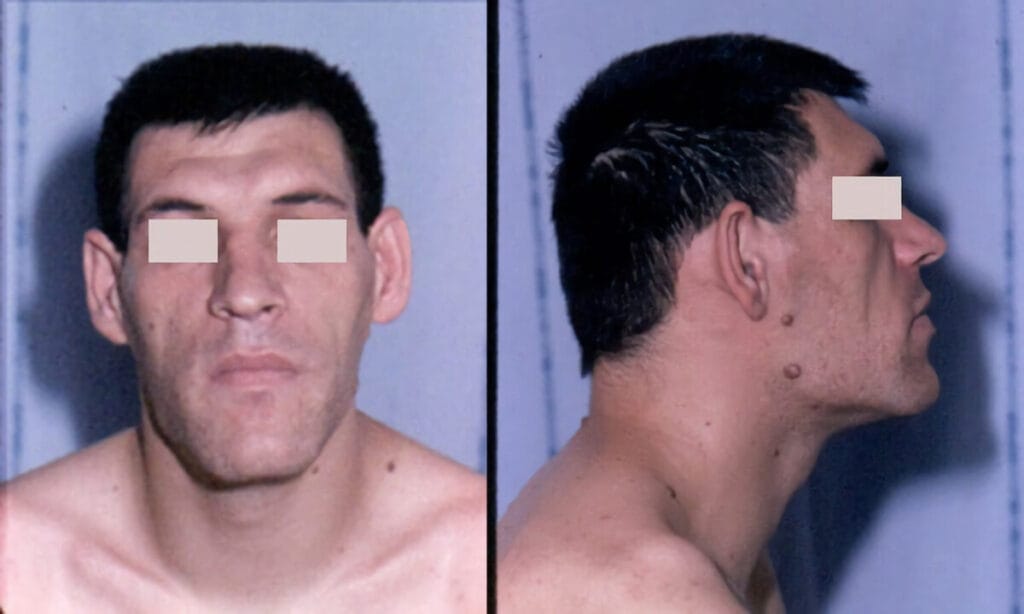
By Philippe Chanson and Sylvie Salenave – Acromegaly. Orphanet Journal of Rare Diseases 2008, 3:17. doi:10.1186/1750-1172-3-17, CC BY 2.0, https://commons.wikimedia.org/w/index.php?curid=15072125

By Philippe Chanson and Sylvie Salenave – Acromegaly. Orphanet Journal of Rare Diseases 2008, 3:17. doi:10.1186/1750-1172-3-17, CC BY 2.0, https://commons.wikimedia.org/w/index.php?curid=15072127
병태생리
GH와 IGF-1 과다로 인한 증상들이 나타납니다.
성장호르몬 과다 분비
| 뇌하수체 선종으로 인해 GH가 비정상적으로 분비되고, IGF-1 증가를 유발합니다. |
조직 및 장기 비대
| GH와 IGF-1이 연조직, 뼈, 장기를 비대화하여 골격 변화 및 심혈관계 합병증을 초래합니다. |
대사 변화
| 인슐린 저항성이 증가하며, 고혈당증 및 당뇨병 위험이 높아집니다. |
주로 시행하는 검사 및 진단 방법
Acromegaly의 진단은 GH 및 IGF-1 측정과 영상 검사를 기반으로 합니다
경구포도당부하검사 (Oral Glucose Tolerance Test, OGTT)
정상적으로는 포도당 섭취 후에 GH의 분비가 억제됨.
말단비대증에서는 포도당을 섭취해도 GH가 억제되지 않음. (GH ≥ 1 ng/mL)
| 목적: GH 분비 억제 여부를 평가합니다. |
| 정상에서는 포도당 섭취 후 GH 분비가 억제되지만, Acromegaly에서는 GH 억제가 관찰되지 않습니다. |
| 방법: 75g의 포도당 섭취 후 혈중 GH 농도를 측정하여, GH ≥ 1 ng/mL이면 Acromegaly로 진단할 수 있습니다. |
혈액 검사
| IGF-1 수치 : GH의 간접 지표로, Acromegaly 환자에서 상승되어 있습니다. |
영상 검사
| 뇌 MRI: 뇌하수체 선종의 크기와 주변 조직 침범 여부를 확인하는 중요한 영상 검사입니다. |
| X선: 두개골 비대, 하악골 돌출, 손발의 골격 비대 소견이 관찰됩니다. |
치료
치료의 목표는 GH 및 IGF-1 수치를 정상화하고, 종양을 줄이며 합병증을 예방하는 것입니다. 다음이 주요 치료 방법입니다:
뇌하수체 절제술
TOC (Treatment of Choice)
| 뇌하수체 절제술 (Transsphenoidal Surgery): |
| 뇌하수체 선종을 제거하여 GH 분비를 억제합니다. 뇌 MRI를 통해 병변을 미리 확인합니다. |
| 성공률은 종양 크기와 위치에 따라 다릅니다. |
약물 치료
수술로 완치되지 않거나, 수술이 불가능한 환자에서 약물 치료가 사용됩니다:
소마토스타틴 유사체
1st line drug
| 예: Octreotide, Lanreotide. |
| 작용: GH 분비를 억제하여 IGF-1 수치를 낮춥니다. |
GH 수용체 길항제
| 예: Pegvisomant. |
| 작용: GH의 작용을 차단하여 IGF-1 생성을 억제합니다. |
| 소마토스타틴 유사체에 반응하지 않을 때 사용됩니다. |
도파민 작용제
| 예: Bromocriptine, Cabergoline. |
| 작용: 일부 환자에서 GH 분비를 억제합니다. |
| 효과는 제한적입니다. |
방사선 치료
| 적응증: 수술과 약물 치료 모두 효과적이지 않을 경우 사용됩니다. |
| 효과: 종양 크기를 점진적으로 감소시킵니다. |
예후
조기 진단과 치료를 통해 GH 및 IGF-1 수치를 정상화하면 심혈관계 및 대사 합병증 위험을 줄이고 삶의 질을 향상시킬 수 있습니다.
| 정기적인 혈액 검사와 영상 검사를 통해 재발 여부를 모니터링해야 합니다. |
Resource
- Hands By Philippe Chanson and Sylvie Salenave – Acromegaly. Orphanet Journal of Rare Diseases 2008, 3:17. doi:10.1186/1750-1172-3-17, CC BY 2.0, https://commons.wikimedia.org/w/index.php?curid=15072127
- Facial Feature By Philippe Chanson and Sylvie Salenave – Acromegaly. Orphanet Journal of Rare Diseases 2008, 3:17. doi:10.1186/1750-1172-3-17, CC BY 2.0, https://commons.wikimedia.org/w/index.php?curid=15072125


