Table of Contents
폐색성 수면 무호흡증 (Obstructive Sleep Apnea, OSA)
폐색성 수면 무호흡증(Obstructive Sleep Apnea)는 상기도가 수면 중 폐쇄되며 무호흡이 발생하고, 산소포화도 저하 및 수면 단절이 반복되는 상태입니다.
수면 중 상기도가 반복적으로 폐쇄되면서 호흡이 일시적으로 중단. 주간 졸림, 수면의 질 저하, 심혈관계 합병증을 유발 가능.

| 폐색성 수면 무호흡증 (Obstructive Sleep Apnea) |
| ✅ 기도가 반복적으로 닫히며 산소 공급이 끊기게 됩니다. |
Central vs Obstructive Sleep Apnea
| 구분 |
| Central Sleep Apnea (CSA) |
| 중추에서 호흡 신호 자체가 멈춥니다. 다시 말해 폐와 기도는 열려 있지만, 뇌에서 호흡하라는 명령이 일시적으로 없어져 발생합니다. |
| Obstructive Sleep Apnea (OSA) |
| 호흡하려고 하지만 기도가 실제로 물리적으로 막혀서 공기가 흐르지 못하는 상태입니다. 뇌는 호흡 명령을 내리지만 기도 폐쇄로 공기 흐름이 차단됩니다. |
원인
해부학적 폐쇄와 기능적 요인이 복합적으로 작용합니다.
| 주요 원인 |
| 🔴 비만(Obesity) |
| 목 주위 지방이 많아 기도 벽을 눌러 폐쇄를 유발합니다. |
| 🔴 편도비대(Hypertrophic tonsils) |
| 특히 소아에서 기도를 물리적으로 막아 호흡이 어려워집니다. |
| 🔴 하악 후퇴(Retrognathia) |
| 턱이 뒤로 들어가 기도가 좁아지며 공기 흐름이 막힙니다. |
| 🔴 짧은 목 구조(Short neck) |
| 상기도 구조가 좁고 짧아 폐쇄가 더 잘 일어납니다. |
| 🔴 중추성 조절 이상(Central dysregulation) |
| 호흡근 긴장 유지가 어려워 기도 유지를 실패하게 됩니다. |
Risk Factors
폐색성 수면 무호흡증 (Obstructive Sleep Apnea)의 Risk Factors
| 🔹 Male sex |
| 남성은 여성보다 상기도 구조가 폐쇄되기 쉬우며, 남성호르몬이 기도 폐쇄를 더 유발하는 경향이 있습니다. |
| 🔹 Increased age |
| 연령 증가에 따라 상기도 근육의 조절력이 감소하고 연부조직 탄력성이 줄어들어 폐쇄 위험이 높아집니다. |
| 🔹 Obesity |
| 목둘레 증가 및 기도 주변 지방 침착으로 상기도가 쉽게 좁아지며, 복부 비만은 횡격막 운동을 제한하여 호흡에도 영향을 줍니다. |
| 🔹 Hypothyroidism |
| 점액수종으로 인한 연부조직 부종과 근긴장 감소, 체중 증가 등이 기도 폐쇄를 유발할 수 있습니다. |
| 🔹 Acromegaly |
| 혀, 연구개, 얼굴 골격이 비대해지며, 기도가 좁아져 수면 중 폐쇄가 잘 발생할 수 있습니다. |
| 🔹 Craniofacial anomalies |
| 소하악증(micrognathia), 후하악증(retrognathia) 등은 혀가 뒤로 밀리며 기도 협착을 유발합니다. |
| 🔹 Adenoidal hypertrophy |
| 특히 소아에서 아데노이드(인두편도) 비대가 기도 폐쇄의 주요 원인이 됩니다. |
| 🔹 Genetic syndromes |
| 다운 증후군, 마르판 증후군, 근이영양증 등은 얼굴 구조나 근긴장 이상으로 기도 협착 위험이 높습니다. |
임상양상
야간 수면 장애와 주간 과다졸림
크게 코를 골고 숨이 멈추며, 자주 깨고 낮에는 졸리는 증상이 반복됩니다.
| 증상 및 징후 |
| 🟨 수면 중 코골이 |
| 상기도가 좁아져 공기가 지나가며 진동이 발생합니다. |
| 🟨 무호흡, 질식감, 각성 |
| 기도가 닫히며 산소 부족 → 뇌가 각성하여 호흡 재개 |
| 🟨 주간 졸림 |
| 반복되는 수면 중단으로 깊은 수면이 불가능하여 졸림이 발생합니다. |
| 🟨 아침 두통 |
| 야간 동안 CO₂ 축적으로 뇌혈관이 확장되어 통증이 유발됩니다. |
| 🟨 집중력 저하, 기억력 감퇴 |
| 수면 부족으로 뇌 인지 기능이 저하됩니다. |
진단
폐색성 수면 무호흡증(Obstructive Sleep Apnea)의 정확한 진단은 수면다원검사를 통해 이루어집니다.
| 진단 방법 |
| 🔵 수면다원검사(Polysomnography) |
| 무호흡/저호흡 지수(AHI)를 기준으로 경증(5~15), 중등도(15~30), 중증(30 이상)으로 분류합니다. |
| 🔵 가정용 수면 검사(Home sleep apnea test) |
| 병원 방문이 어려운 경우 간편하게 진단 가능하나 민감도는 다소 낮습니다. |
| 🔵 산소포화도 측정기(Pulse oximetry) |
| 수면 중 산소포화도 변화를 통해 저산소 상태 여부를 간접적으로 확인합니다. |
수면 다원검사


Mallampati 점수 (Mallampati score)
Mallampati 점수는 구강을 벌렸을 때 보이는 인두 구조의 범위를 기준으로 상기도 협착의 가능성을 예측하는 지표입니다. 수면무호흡증의 위험도를 간접적으로 평가할 수 있으며, 마취과에서도 기도 삽관 난이도 예측에 널리 사용됩니다.
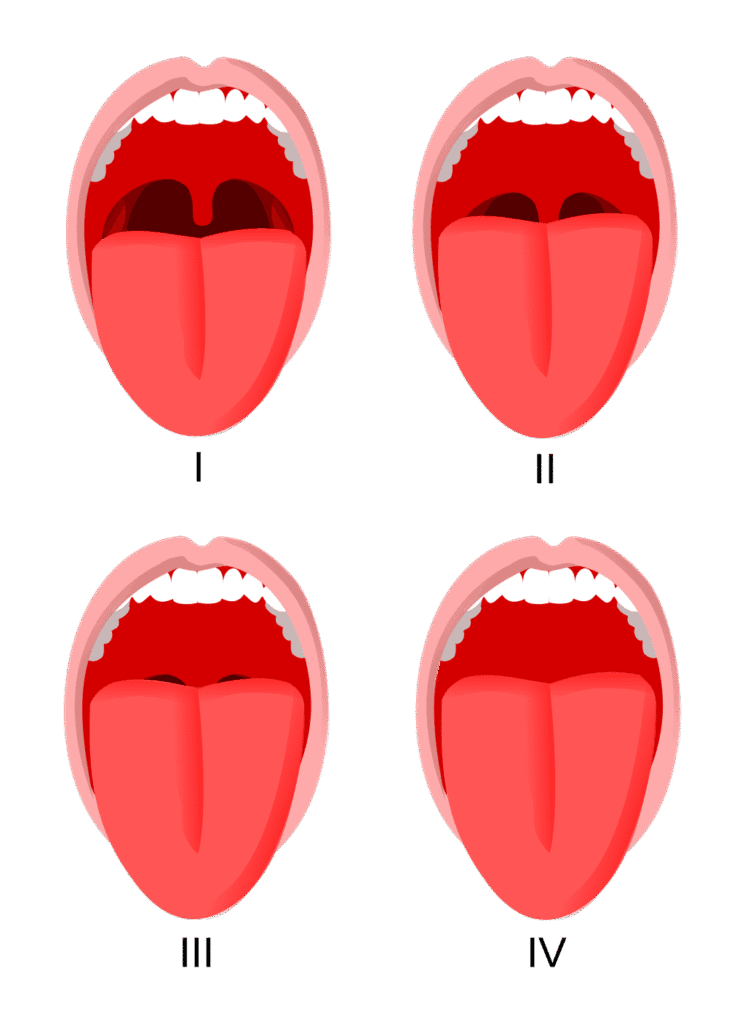
Class I~II는 기도가 넓은 편이며, OSA 위험이 낮고, Class III~IV는 기도가 좁아져 수면무호흡증 위험이 높은 것으로 간주됩니다.
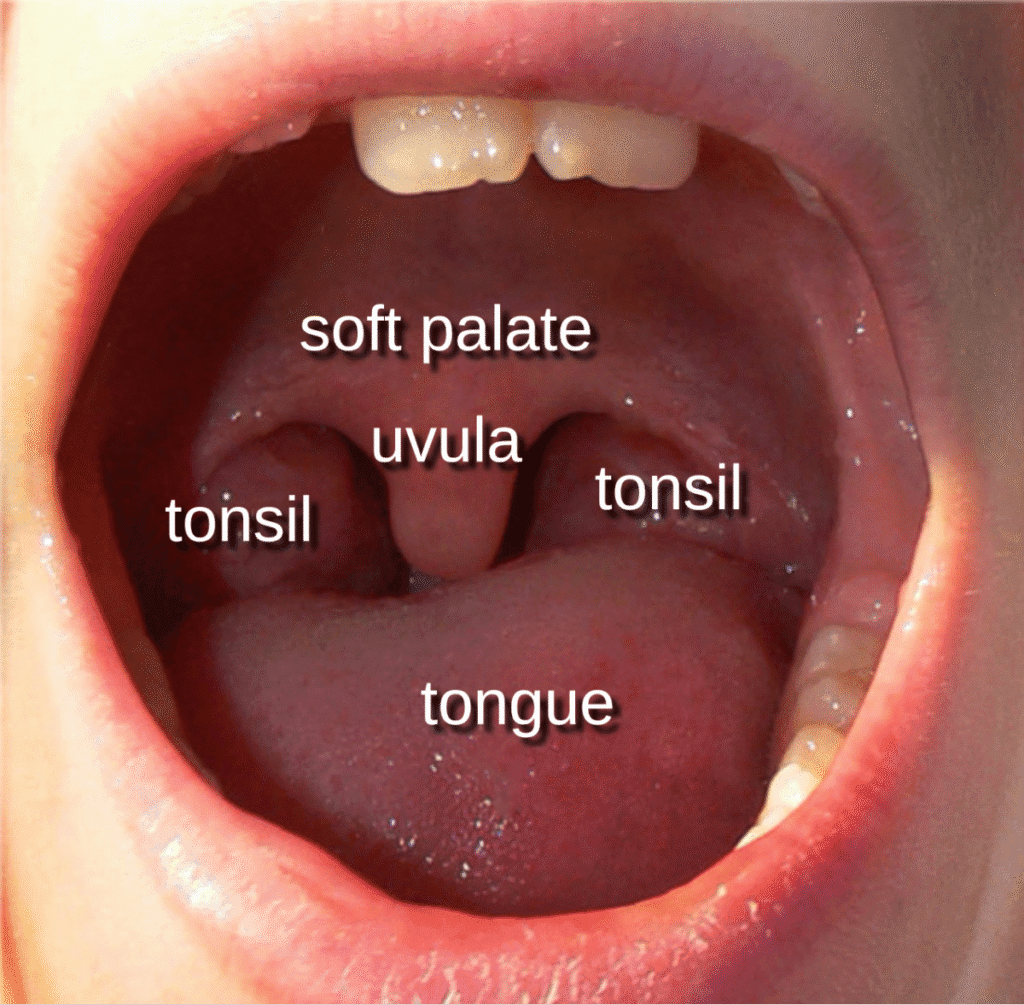
| 🟨 Mallampati Class I |
| Uvula, Soft palate, 목젖 양 옆의 faucial pillars까지 모두 관찰 가능 |
| 🟨 Mallampati Class II |
| Uvula, Soft palate는 보이지만 faucial pillars은 보이지 않음 |
| 🟨 Mallampati Class III |
| Soft palate만 보이며 Uvula는 거의 또는 전혀 보이지 않음 |
| 🟨 Mallampati Class IV |
| 구강 개방 시 Soft palate조차 보이지 않고, Hard palate만 관찰됨 |
영상 소견
1. Lateral Cephalometry (측면 두부 방사선)
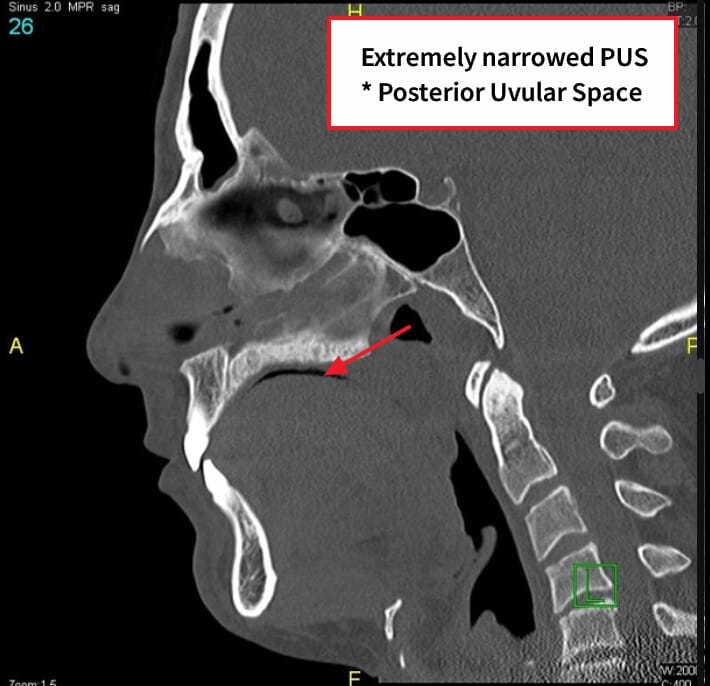
Ebouda F, Obstructive sleep apnea. Case study, Radiopaedia.org (Accessed on 01 Jun 2025) https://doi.org/10.53347/rID-54197
| Posterior airway space 감소 |
| 혀뿌리(tongue base)와 인두 후벽(posterior pharyngeal wall) 사이의 공간이 좁아져 있음 |
| Mandibular plane to hyoid bone 거리 증가 (MP-H distance) |
| 설골이 아래로 내려가 있으며, 기도 공간이 좁아졌음을 시사함 |
| 하악 후퇴 (Retrognathia) |
| 하악이 뒤로 물러나 있어 혀가 후방으로 밀려 기도 폐쇄 위험 ↑ |
2. CT 또는 MRI
| 기도 단면적 감소 |
| 연구개(soft palate), 혀, 편도 등이 비대하거나 위치 이상으로 기도 단면이 좁아짐 |
| Fat deposition |
| 상기도 주변 연부조직에 지방이 많이 축적되어 있어 기도 유입 저하 |
| 설근부 비대 (hypertrophic tongue base) |
| 혀뿌리가 두꺼워져 기도를 좁게 만들며, 특히 supine 자세에서 심화됨 |
3. DISE (Drug-Induced Sleep Endoscopy)
| VOTE 시스템에 따른 폐쇄 부위 확인 |
| 연구개(Velum), 구인두 측벽(Oropharynx), 혀뿌리(Tongue base), 후두개(Epiglottis) 등 각 부위별 폐쇄 양상 평가 |
| 폐쇄 패턴 유형화 |
| 원형(circular), 전후(anterior-posterior), 측면(lateral) 폐쇄 등으로 분류 가능 → 수술계획에 도움 |
치료
기도의 지속적 개방 유지를 주 목적으로 치료를 진행하며, 환자의 순응도가 중요합니다.
미국수면의학회(AASM)에서는 중등도 이상 OSA 환자에게 CPAP를 1차 치료로 권고합니다.
양압기 치료
가장 표준적인 치료입니다.
| 양압기(CPAP) 치료 |
| 🔵 CPAP (지속적 기도 양압기) |
| 양압을 기도에 지속적으로 공급하여 기도 폐쇄를 방지합니다. |
수술 치료
해부학적 폐쇄가 분명할 경우 수술을 고려합니다.
| 수술적 치료 |
| 🔵 구개인두 성형술(UPPP) |
| 연구개와 편도를 절제해 기도 직경을 넓히는 수술입니다. |
| 🔵 하악 전진술(MMA) |
| 턱을 앞쪽으로 이동시켜 기도를 넓히는 방법입니다. |
약물 치료
약물은 주간 졸림 완화 목적으로 제한적으로 사용됩니다.
| 약물 치료 |
| 💊 Modafinil |
| 중추 신경계 각성제로, 낮 동안 졸림을 줄여줍니다. |
| 💊 Solriamfetol |
| Dopamine/Norepinephrine 재흡수 억제제로 각성 효과가 있습니다. |
예후
적절한 치료 시 예후는 매우 좋지만, 미치료 시 합병증 위험이 큽니다.
| 예후 |
| ✅ 치료를 꾸준히 받으면 삶의 질이 향상되며 심혈관계 합병증도 줄일 수 있습니다. |
| ✅ 치료하지 않으면 고혈압, 부정맥, 심부전, 뇌졸중 위험이 증가합니다. |
생활 관리
치료 순응도 향상과 증상 완화를 위해 생활습관 교정이 중요합니다.
| 생활 관리 수칙 |
| 🟨 체중 감량 |
| 목 주위 지방 감소로 기도 폐쇄 가능성을 낮출 수 있습니다. |
| 🟨 옆으로 자기 |
| 기도가 중력에 덜 눌려 폐쇄 위험이 줄어듭니다. |
| 🟨 술·수면제 피하기 |
| 근육 이완으로 기도 폐쇄가 심해지므로 피해야 합니다. |
| 🟨 규칙적인 수면 습관 |
| 수면 리듬을 일정하게 유지하여 증상 악화를 막습니다. |